ペルー・コロンビアでの狂犬病発生
PAHO(汎米保健機構) 2010年9月03日
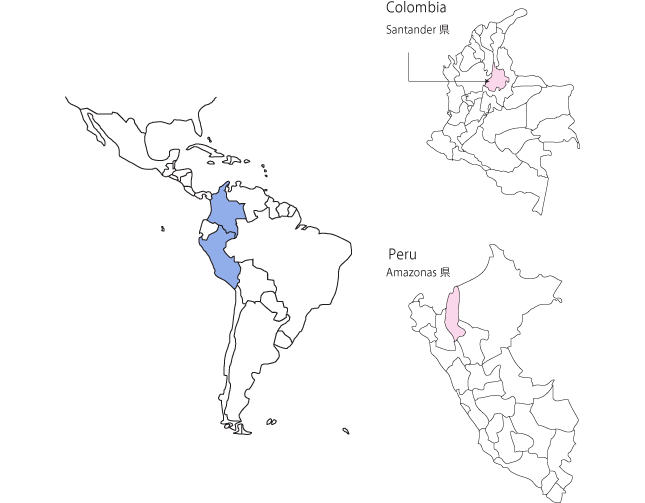
ペルー保健省は、流行第30週(7/26~8/1)に、吸血コウモリによって伝染したと考えられる1例の狂犬病の死亡症例を報告しました。この症例はAmazonas県、Condorcanqui郡、Nieva地区のUrakusa原住民生活地区で生じました。流行第33週(8/16~8/22)に、同郡のSuhapangkis原住民生活地区で、さらに1例の死亡例が報告されました。
第1症例は、4歳の狂犬病予防接種を受けていない男児で、この子どもは2010年7月3日に頭に咬傷を受けました。第2例では5歳の予防接種を受けていない男児で、風俗的な問題からワクチン接種を拒否しました。
現在フィールドワークが行われており、コウモリ咬傷を受けた人に対して、積極的な調査と予防接種が行われています。 この地域の、Cachiaco(2009)、Kigkis(2009-2010)、Sumpa(2010)で、これまでに原住民居住地域の狂犬病発生が記録されています。
一方、流行第30週に、コロンビアでは2例のヒト狂犬病症例が報告されました。第1例はPiedecuesta自治区で起こり、第2症例はLebrija自治区で起こりました。両方ともSantander県での症例です。この地域では2008年~2009年に至るまで、ヒト狂犬病の症例は報告されていませんでした。2008年、2009年にそれぞれ1例ずつ狂犬病が報告されます。この症例の原因となったウイルス株に関する調査が現在行われています。 報告された症例に、疫学上のリンクはありませんでした。Piedecuesta自治区の症例はコウモリよるもので、Santander県北部に位置しています。一方、Encisoの症例はこの県の南東部に起こりました。これはネコによって起こったもので、首都から250km離れた場所にあたります。
汎米保健機構は吸血コウモリや狂犬病を伝播する野生生物による咬傷曝露のリスクがある人、特にアメリカの熱帯雨林地域に居住していたり、そこを訪問する人に対して、曝露前接種が受けられるように対策をとることを推奨しています。 アメリカの各国は、動物による咬傷を受けた人に関するサーベイランス活動や、症例調査の強化、そしてウイルス流行についてのモニタリング施行に十分力を注がなければなりません。また、ヒト症例の発生のリスクを減らすために、感染予防および感染制御のために、関係部門を通して努力を続けなければいけません。イヌによるヒト狂犬病感染が起きている地域では、イヌに対する予防接種の接種率を高く保つことが非常に重要です。
初めに
狂犬病はアジアやアフリカ地域で公衆衛生上の問題であるとともに、ワクチンによって予防することが可能な疾患です。登録されたデータによると、この2つの大陸でおよそ50,005人の死者が毎年生じていることが分かっています。その大多数が15歳未満の子供です。主な感染経路は咬傷によるものですが、他の感染経路も起こる可能性があります。 アメリカでは、イヌによる狂犬病の感染はほぼ根絶されましたが、いくつかの国ではイヌの狂犬病のリスクは依然として続いています。狂犬病ウイルスは主として野生動物の間で保持されています。この数年間については、コウモリの狂犬病が、再びアメリカでの公衆衛生上の問題となってきています。2004年には初めて、野生動物による曝露を受けた結果死亡した人の数が、イヌ・ネコなどによる数を上回りました。吸血コウモリよるヒト狂犬病の発生は周期的に起こります。このため、高リスクの地域では、積極的にサーベイランスを行うこと、および予防対策を持続することが重要です。
キツネ、アライグマ、スカンク、ジャッカルによるヒト狂犬病症例は、非常に稀に起こります。また、稀ですが家畜、ウマ、シカも感染を受けることがあり、他の動物や人にウイルスを感染させることがあります。
検査室診断
最終的な狂犬病の診断は、検査室診断によって確定されなければなりません。狂犬病の死亡率が非常に高いことから、リッサウイルス検査をする場合には、バイオセキュリティを保つことが非常に重要です。
レベル2のバイオセキュリティ検査室が、狂犬病診断をするためには安全かつ十分なものになります。しかし、検査室業務従事者は中和抗体のレベルが保てるように、ワクチン接種を受けなければなりません。検査検体は、リスクを避けるために、国家および国際的な基準に従って採取されなければなりません。検体は、感染性検体の輸送に関するマニュアル、に従って冷凍されなければなりません。
診断は蛍光抗体法によって確定されます。これは迅速かつ鋭敏度の高い狂犬病診断方法です。この試験は抗狂犬病結成と、蛍光性物質であるisothiocyanateが結合したグロブリンで組織の切片を処理し、紫外線をあて、顕微鏡検査を行うという方法に基づいて行われます。この検査の検出率を高めるためには、脳幹部、視床、視床下部、小脳、海馬からの検体の使用が推奨されます。
推奨事項
曝露前および曝露を受けた可能性がある場合、動物および人が狂犬病になるのを予防するために、安全かつ有効なワクチンがあります。家庭内の動物、主としてイヌに対して、また、キツネやアライグマなどの野生動物に対してワクチンを打つことで、先進国や発展途上国でこの疾患の頻度は下がってきました。
ヒト狂犬病の予防は、地域で獣医学および公衆衛生サービスが関与しながら、その地域の努力によって促進されなければなりません。狂犬病根絶活動のために、イヌへのワクチン接種を広く行うことに重点を置けば、将来的には人に対する曝露後予防措置の必要性が減らせることから、経済的に有効であると考えられます。
曝露後治療
動物に接触があったことが疑われる場合には、できるだけ早期に、WHOの推奨事項に沿って、創傷部位を洗浄し、予防接種を開始することで、ほぼ曝露を受けた場合の100%に狂犬病の発生を予防することができます。狂犬病予防のために推奨されている治療法は、接触リスクのカテゴリーによって決まります。
- カテゴリー1:狂犬病の疑いのある動物に接触したり、エサをやったりした場合。ただし、自分の皮膚には問題がない場合。
- カテゴリー2:接触によって、出血がみられない軽い引っかき傷ができた場合、あるいは皮膚の創傷部位をなめられた場合。
- カテゴリー3:皮膚の貫通を伴った引っかき傷、創傷部をなめられた場合、その他の皮膚の貫通を伴う創傷、あるいはコウモリによる曝露。
狂犬病発生に対する曝露の予防は、創傷部あるいは接触のあった部分を洗浄消毒し、できるだけ早期に狂犬病に対する予防接種を開始することによります。カテゴリー2あるいは3の接触があった場合や、免疫機能が落ちている人々に対しては、抗狂犬病免疫グロブリンあるいは抗狂犬病抗体を投与しなければなりません。
妊娠女性、身障者や高齢者、基礎疾患がある人も、曝露後予防の禁忌にはなりません。 狂犬病のリスクがある動物の曝露を受けた人の場合には、曝露後治療は直ちに開始なければならず、中止できるのはその動物がイヌあるいはネコであり、その後10日間にわたってこれらの動物が健康である場合だけです。殺処分した動物や、死んだ動物に対して、ウイルスに対する検査を行わなければなりません。そして、その地域での狂犬病の状況が十分に記録されるように、結果を地域動物管理部門および公衆衛生機関に、送付しなければなりません。
参考資料
- 1.Rabies.World Health Organization Fact Sheets.Available athttp://www.who.int/mediacentre/factsheets/fs099/en/index.html
- 2.World Health Organization Expert Consultation Meeting on rabies.Primer Report,2005.WHO technical report Series931.
- 3.Transport of infectious substances. Geneva.World Health Organization,2004 WHO/CDC/CSR/LYO/2004.9.
- 4.Rabies vaccines WHO position paper.Weekly Epidemiological Record. No 49/50, 2007, 82, 425-434.
- 5.Report on the12th Meeting of Latin America’s Rabies Directors(12


