複数国(非エンデミック国)におけるサル痘の発生について - 更新3
Disease outbreak news 2022年6月10日
今回のDisease Outbreak Newsは、6月4日に発表したDisease Outbreak Newsの更新版で、データの更新、症例の臨床的説明に関するさらなる詳細、集会の安全性を高めるための措置、ワクチン接種を含むガイダンスの概要を再度提供するものです。
発生状況一覧
2022年5月13日以降、サル痘がエンデミックではない、あるいは過去に報告されていないWHO4地域(米州地域だけでなく、欧州地域、東地中海地域、西太平洋地域)の28加盟国からWHOに患者が報告されました(図1)。また、今年に入ってからは、WHOアフリカ地域の8カ国から1,536の疑い例が報告されており、そのうち59例が確定し、72例が死亡したと報告されました。
アフリカ地域の一部の国で継続的にウイルスが検出され、死亡例が報告されていることから、感染源や感染動態の理解を深め、さまざまな異なる状況下で、自分自身や他の人を守るために必要な情報やサポートを人々に提供する必要性が浮き彫りになっています。
疫学的調査は現在進行中ですが、新たに感染者が判明した国々で報告された症例のほとんどは、ウイルスの存在が確認されているエンデミック国ではなく、ヨーロッパや北米の国々への渡航歴があり、一次または二次医療施設における性感染症専門医療機関またはその他の保健医療機関を通じて報告されたものです。長い間サル痘を経験してきた国々では、進行中の感染源と新たな感染源を理解するためにさらなる分析が必要です。
長い間サル痘がエンデミックである地域への直近の直接的な渡航関係がないいくつかの地域で、突然予期せぬサル痘の感染が同時に発生したことは、数週間あるいはそれ以上、検出されない伝播があった可能性を示唆しています。
WHOは、WHOの地理的に大きく異なる地域の多くの国で同時に多数のサル痘患者およびクラスターが報告されたのは初めてであることを考慮し、世界レベルでのリスクは中程度であると評価しています。
アフリカ地域の一部の国で継続的にウイルスが検出され、死亡例が報告されていることから、感染源や感染動態の理解を深め、さまざまな異なる状況下で、自分自身や他の人を守るために必要な情報やサポートを人々に提供する必要性が浮き彫りになっています。
疫学的調査は現在進行中ですが、新たに感染者が判明した国々で報告された症例のほとんどは、ウイルスの存在が確認されているエンデミック国ではなく、ヨーロッパや北米の国々への渡航歴があり、一次または二次医療施設における性感染症専門医療機関またはその他の保健医療機関を通じて報告されたものです。長い間サル痘を経験してきた国々では、進行中の感染源と新たな感染源を理解するためにさらなる分析が必要です。
長い間サル痘がエンデミックである地域への直近の直接的な渡航関係がないいくつかの地域で、突然予期せぬサル痘の感染が同時に発生したことは、数週間あるいはそれ以上、検出されない伝播があった可能性を示唆しています。
WHOは、WHOの地理的に大きく異なる地域の多くの国で同時に多数のサル痘患者およびクラスターが報告されたのは初めてであることを考慮し、世界レベルでのリスクは中程度であると評価しています。
発生の概要
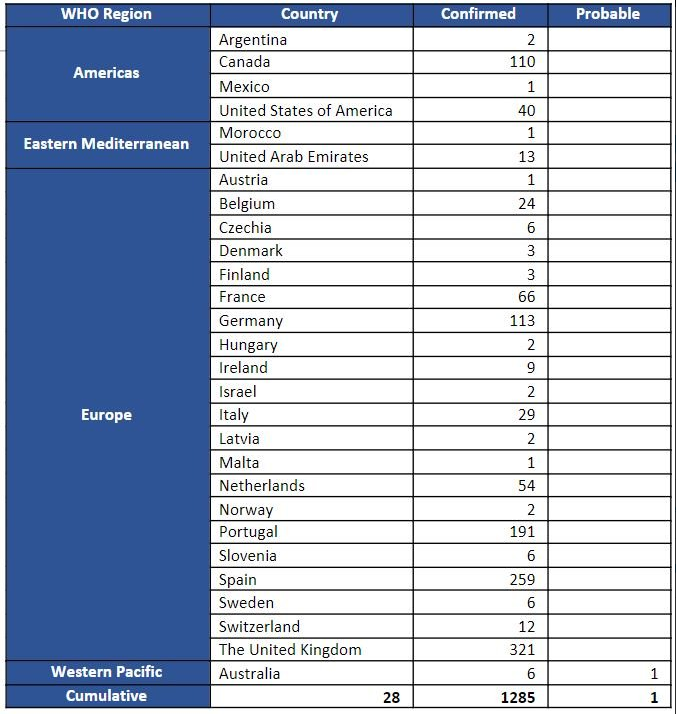
6月8日現在、サル痘が普段はエンデミックでない、あるいは過去に報告されていないWHOの4地域の28カ国から、1,285の検査確定例と1名の疑い例がWHOに報告されています。これは、780例が報告された2022年6月4日の前回のDisease Outbreak Newsから、検査確定例が505例増加したことを意味します。2022年6月8日現在、これら4地域では、関連する死亡例は報告されていません。
これらの地域で報告された患者のうち、確認された患者の大部分(87%)はWHOヨーロッパ地域(1,112人)から報告されています。また、アメリカ大陸地域(153人)、東地中海地域(14人)、西太平洋地域(6人)からも確定症例が報告されています。症例数は、日々多くの情報が報告され入手可能になり、国際保健規約(IHR2005)に基づきデータが検証されるため、変動します(表1)。
現在までのところ、今回のアウトブレイクに関連するサル痘患者の臨床症状はさまざまです。このアウトブレイクの多くの症例は、サル痘の典型的な臨床像(発熱、リンパ節の腫脹の後、顔面と四肢に集中する発疹)を呈していません。非典型的な特徴としては、病変が数個あるいは単発であること、病変が性器あるいは会陰・肛門部に始まりそれ以上広がらないこと、各病変の発生段階が異なる(非同期)こと、リンパ節腫脹、発熱、倦怠感、その他の症状が出現する前に病変が出現していること、などが報告されています。性的接触による感染様式は依然として不明であり、濃厚な身体的接触により感染することは知られていますが、精液や膣からの分泌液などの性液がサル痘の伝播にどのような役割を果しているかは明らかでありません。
状況は変化しており、WHOは、すべての地域と国においてサーベイランスが拡大するにつれて、より多くのサル痘の症例が確認されることと想定しています。
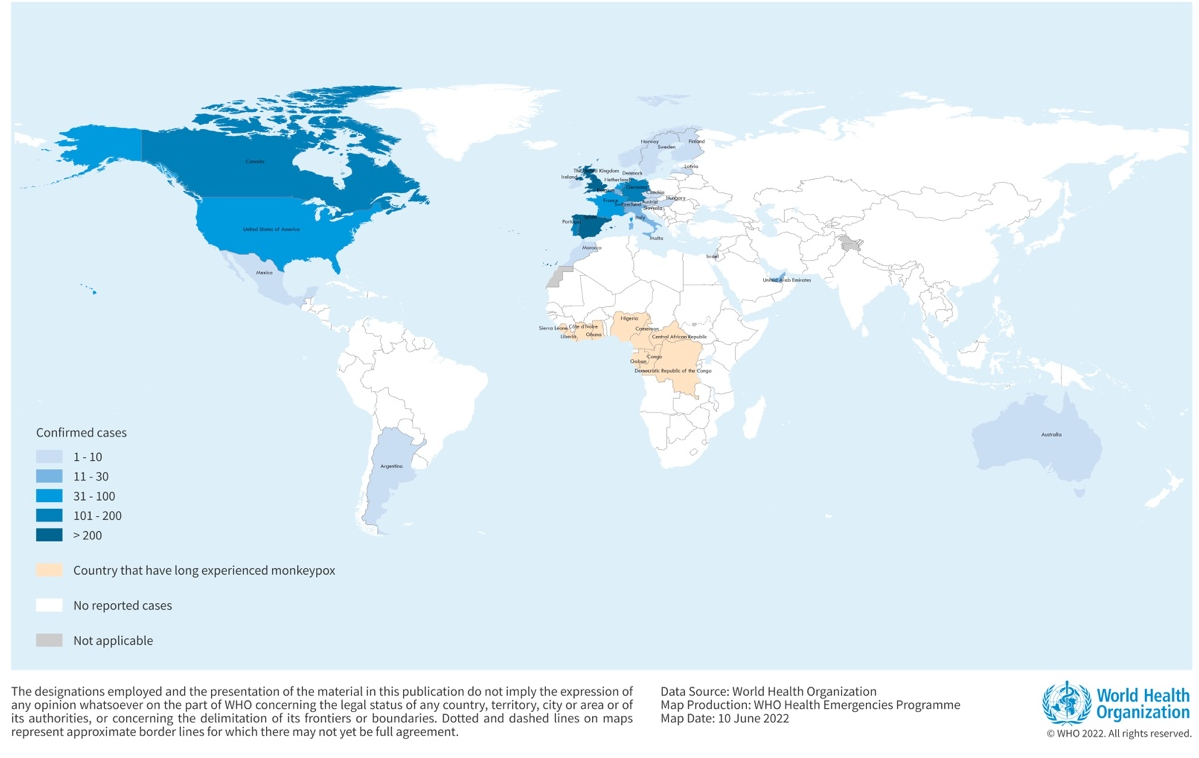
図1. 2022年5月13日から6月8日午後5時(中央ヨーロッパ夏時間、以下、「CEST」という)までにWHOに報告された、または公式な公的情報源から特定されたサル痘の症例の地理的な分布
表1. 2022年5月13日から同6月8日午後5時(CEST)までに報告された、サル痘が通常報告されていない、あるいは過去に報告されていない国でのサル痘の症例数
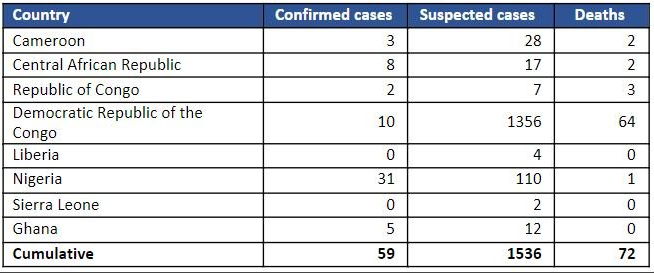
WHOは、新たに感染が発生した国から報告された、または特定された症例に加えて、アフリカ地域の国々(下記 [1] )で進行中のサル痘の発生状況や新たに報告された症例に関する最新情報を、確立された監視機構(統合疾病監視・対応など)を通じて継続して収集しています。2022年に入ってから、6月8日現在、8カ国から1,536例の疑い例と72例の死亡例が報告され、同期間に6カ国から59例の確定例が報告されました(表2)。これには、これまでヒトの症例が報告されていなかったガーナからの症例も追加されました。2003年に米国で発生したサル痘は、ガーナから輸入された小型哺乳類が原因であったことが判明しています。サル痘を古くから経験している国々では、疑い例の検査確定を可能にするために、検査施設の強化が優先されます。
アフリカ地域で見られる致死率は、同地域における啓発、リスクコミュニケーション、サーベイランス、診断と検査施設への支援、調査と分析を含みますがこれに限定されない対応のあらゆる要素への支援の必要性を示しています。 WHOは、サル痘に長く悩まされてきた国や、新たに感染が発生した国に対して、ガイダンスや報告書式を提供しています。
表2. 2022年1月以降に報告されたWHOアフリカ地域のサル痘の症例(2022年6月8日現在)[1]
[1] 詳細については、WHO AFRO Weekly Bulletin on Outbreaks and Other Emergenciesをご参照ください。
これらの地域で報告された患者のうち、確認された患者の大部分(87%)はWHOヨーロッパ地域(1,112人)から報告されています。また、アメリカ大陸地域(153人)、東地中海地域(14人)、西太平洋地域(6人)からも確定症例が報告されています。症例数は、日々多くの情報が報告され入手可能になり、国際保健規約(IHR2005)に基づきデータが検証されるため、変動します(表1)。
現在までのところ、今回のアウトブレイクに関連するサル痘患者の臨床症状はさまざまです。このアウトブレイクの多くの症例は、サル痘の典型的な臨床像(発熱、リンパ節の腫脹の後、顔面と四肢に集中する発疹)を呈していません。非典型的な特徴としては、病変が数個あるいは単発であること、病変が性器あるいは会陰・肛門部に始まりそれ以上広がらないこと、各病変の発生段階が異なる(非同期)こと、リンパ節腫脹、発熱、倦怠感、その他の症状が出現する前に病変が出現していること、などが報告されています。性的接触による感染様式は依然として不明であり、濃厚な身体的接触により感染することは知られていますが、精液や膣からの分泌液などの性液がサル痘の伝播にどのような役割を果しているかは明らかでありません。
状況は変化しており、WHOは、すべての地域と国においてサーベイランスが拡大するにつれて、より多くのサル痘の症例が確認されることと想定しています。

図1. 2022年5月13日から6月8日午後5時(中央ヨーロッパ夏時間、以下、「CEST」という)までにWHOに報告された、または公式な公的情報源から特定されたサル痘の症例の地理的な分布
表1. 2022年5月13日から同6月8日午後5時(CEST)までに報告された、サル痘が通常報告されていない、あるいは過去に報告されていない国でのサル痘の症例数

WHOは、新たに感染が発生した国から報告された、または特定された症例に加えて、アフリカ地域の国々(下記 [1] )で進行中のサル痘の発生状況や新たに報告された症例に関する最新情報を、確立された監視機構(統合疾病監視・対応など)を通じて継続して収集しています。2022年に入ってから、6月8日現在、8カ国から1,536例の疑い例と72例の死亡例が報告され、同期間に6カ国から59例の確定例が報告されました(表2)。これには、これまでヒトの症例が報告されていなかったガーナからの症例も追加されました。2003年に米国で発生したサル痘は、ガーナから輸入された小型哺乳類が原因であったことが判明しています。サル痘を古くから経験している国々では、疑い例の検査確定を可能にするために、検査施設の強化が優先されます。
アフリカ地域で見られる致死率は、同地域における啓発、リスクコミュニケーション、サーベイランス、診断と検査施設への支援、調査と分析を含みますがこれに限定されない対応のあらゆる要素への支援の必要性を示しています。 WHOは、サル痘に長く悩まされてきた国や、新たに感染が発生した国に対して、ガイダンスや報告書式を提供しています。
表2. 2022年1月以降に報告されたWHOアフリカ地域のサル痘の症例(2022年6月8日現在)[1]

[1] 詳細については、WHO AFRO Weekly Bulletin on Outbreaks and Other Emergenciesをご参照ください。
公衆衛生上の取り組み
WHOは引き続き情報共有の支援を行っています。臨床および公衆衛生上の有事対応は、包括的な症例発見、接触者追跡、検査解析、臨床管理、隔離、および感染予防と制御措置の実施を調整するために活動を開始しています。ウイルスDNAのゲノム解析が可能な場合は、それが実施されています。ヨーロッパのいくつかの国(ベルギー、フィンランド、フランス、ドイツ、イスラエル、イタリア、オランダ、ポルトガル、スロベニア、スペイン、スイス、英国、北アイルランド)および米国は、今回の集団発生で見つかったサル痘ウイルスの全長または部分ゲノム配列を発表しています。現在も調査が進められていますが、ポリメラーゼ連鎖反応(PCR)分析による予備的データから、検出されたサル痘ウイルス遺伝子は西アフリカ系統群に属することが示されています。2種類のワクチン(ACAM-2000およびMVA-BN)が、一部の加盟国によって、濃厚接触者に対する予防措置として配備されています。他の国は、他の種類のワクチン(例えば、LC16)の備蓄を保有しているかもしれません。
意識向上、サーベイランス、臨床診断と検査、症例調査と接触者追跡、治療と感染予防管理、ワクチンと予防接種、リスクコミュニケーションとコミュニティへの関与について加盟国を支援するための中間指針を現在作成中、または作成済みです。
WHOは以下の文書を作成しました。
一般市民およびリスクを抱えるグループ向けの情報
○ サル痘:知っておくべきこと (2022年6月2日) Monkeypox: what you need to know
○ サル痘の流行:最新情報と医療従事者向けのアドバイス(2022年5月26日) Monkeypox outbreak: update and advice for health workers
○ サル痘:ゲイ、バイセクシャル、その他男性とセックスする男性(MSM)に対する公衆衛生上のアドバイス(2022年5月25日) Monkeypox: public health advice for gay, bisexual and other men who have sex with men (MSM)
○ サル痘Q&A(2022年5月20日) Monkeypox Q&A
各国向けテクニカルガイダンス
○ サル痘の臨床管理と感染予防・管理(2022年6月10日)Clinical management and infection prevention and control for monkeypox
○ サル痘最小データセット症例報告書(CRF)(2022年6月4日) Monkeypox minimum dataset case reporting form (CRF)
○ 2022年、欧州におけるサル痘発生時のリスクコミュニケーションとコミュニティへの関与に関する中間アドバイス(2022年6月2日)Interim advice on Risk Communication and Community Engagement during the monkeypox outbreak in Europe, 2022
○ 技術概要(暫定版)と優先行動。WHO東南アジア地域のサル痘に対する準備の強化(2022年5月28日) Technical brief (Interim) and priority actions: Enhancing readiness for monkeypox in WHO South-East Asia Region
○ サル痘ウイルスの実験室検査。中間ガイダンス(2022年5月23日) Laboratory testing for the monkeypox virus: Interim guidance
○ サル痘のサーベイランス、症例調査、接触者追跡。中間ガイダンス(2022年5月22日) Surveillance, case investigation and contact tracing for monkeypox: Interim guidance
○ サル痘アウトブレイクツールボックス(2022年6月更新) Monkeypox outbreak toolbox
作成中の文書(詳細はDisease Outbreak News 2022年6月10日の、WHOからのアドバイスの項をご参照ください。)
・サル痘のワクチンと予防接種
・サル痘流行時の集会に関する公衆衛生上のアドバイス
・サル痘患者のためのホームケアインフォグラフィック
・複数国で発生しているサル痘のリスクコミュニケーションとコミュニティ参画のための暫定ガイダンス
意識向上、サーベイランス、臨床診断と検査、症例調査と接触者追跡、治療と感染予防管理、ワクチンと予防接種、リスクコミュニケーションとコミュニティへの関与について加盟国を支援するための中間指針を現在作成中、または作成済みです。
WHOは以下の文書を作成しました。
一般市民およびリスクを抱えるグループ向けの情報
○ サル痘:知っておくべきこと (2022年6月2日) Monkeypox: what you need to know
○ サル痘の流行:最新情報と医療従事者向けのアドバイス(2022年5月26日) Monkeypox outbreak: update and advice for health workers
○ サル痘:ゲイ、バイセクシャル、その他男性とセックスする男性(MSM)に対する公衆衛生上のアドバイス(2022年5月25日) Monkeypox: public health advice for gay, bisexual and other men who have sex with men (MSM)
○ サル痘Q&A(2022年5月20日) Monkeypox Q&A
各国向けテクニカルガイダンス
○ サル痘の臨床管理と感染予防・管理(2022年6月10日)Clinical management and infection prevention and control for monkeypox
○ サル痘最小データセット症例報告書(CRF)(2022年6月4日) Monkeypox minimum dataset case reporting form (CRF)
○ 2022年、欧州におけるサル痘発生時のリスクコミュニケーションとコミュニティへの関与に関する中間アドバイス(2022年6月2日)Interim advice on Risk Communication and Community Engagement during the monkeypox outbreak in Europe, 2022
○ 技術概要(暫定版)と優先行動。WHO東南アジア地域のサル痘に対する準備の強化(2022年5月28日) Technical brief (Interim) and priority actions: Enhancing readiness for monkeypox in WHO South-East Asia Region
○ サル痘ウイルスの実験室検査。中間ガイダンス(2022年5月23日) Laboratory testing for the monkeypox virus: Interim guidance
○ サル痘のサーベイランス、症例調査、接触者追跡。中間ガイダンス(2022年5月22日) Surveillance, case investigation and contact tracing for monkeypox: Interim guidance
○ サル痘アウトブレイクツールボックス(2022年6月更新) Monkeypox outbreak toolbox
作成中の文書(詳細はDisease Outbreak News 2022年6月10日の、WHOからのアドバイスの項をご参照ください。)
・サル痘のワクチンと予防接種
・サル痘流行時の集会に関する公衆衛生上のアドバイス
・サル痘患者のためのホームケアインフォグラフィック
・複数国で発生しているサル痘のリスクコミュニケーションとコミュニティ参画のための暫定ガイダンス
WHOによるリスク評価
現在、世界レベルでの公衆衛生リスクは、サル痘の患者とクラスターが、WHOの地理的に大きく異なる多くの国で同時に報告され、サル痘が長年報告されてきた国との疫学的な関連も確認されていない初めてのケースであることを考慮して、中程度と評価しています。症例は主に、拡大した性的ネットワークの一員であると自認する男性から確認されていますが、それだけではありません。突然の発生と広い地域的規模は、広範囲なヒトからヒトへの感染が進行中であることを示していますが、当面はまだ1つの人口動態および社会集団が中心であり、ウイルスは数週間またはそれ以上にわたって存在していたにもかかわらず、検出されずにいた可能性があります。さらに、現在、疫学的および検査データ的な情報は限られており、実際の患者数は過小評価されている可能性があります。これは、以前は主に西アフリカと中央アフリカで発生することが知られていた感染症が早期に臨床的に認識されなかったこと、限られたサーベイランス、迅速な診断法の欠如が一因であると考えられます。
現在、新たに感染が発生した国々での感染は、主に最近の性的接触に関連しています。今後、他の集団への感染拡大も含め、感染経路が特定されないまま、さらなる感染者が発生する可能性が高いです。WHOのいくつかの地域でサル痘の症例を報告している国の数を考えると、他の国でも症例が確認され、ウイルスがさらに拡大する可能性が高いです。ヒトからヒトへの感染は、性行為中を含む感染性病変または粘膜皮膚炎との密接または直接的な物理的接触(対面、皮膚から皮膚、口から口、口から皮膚への感染)、呼吸器飛沫(およびおそらく短距離エアロゾル)、または汚染物質(例えば、シーツ、寝具および衣類)との接触によって起こります。
現在、人の健康や一般市民に対するリスクは低いままですが、このウイルスがヒトの病原体として広く定着することがあれば、公衆衛生上のリスクはより大きくなるでしょう。また、医療従事者が感染を防ぐために適切な個人防護具(PPE)を着用していない場合、医療従事者へのリスクもあります。今回の集団発生では報告されていませんが、医療関連感染のリスクは過去に記録されています。小児や免疫不全者(HIVの管理が不十分な人を含む)では、重症化や死亡のリスクが高いと認識されているため、脆弱な集団に広く蔓延すると、健康への影響が増大する可能性があります。妊婦のサル痘感染については十分に理解されていませんが、限られたデータではあるものの、それによると、感染が胎児や新生児に有害な結果をもたらす可能性が示唆されています。
現在までに、新たに感染した国で確認された症例で、検体がPCR法で確認されたものはすべて、西アフリカ系統群のものに感染していることが確認されています。サル痘には、西アフリカ(WA)とコンゴ盆地(CB)地域で確認されたものとの2つの系統群があることが知られています。西アフリカ系統群のサル痘は死亡率が100人に1人以下であるのに対し、コンゴ盆地のサル痘は重症化しやすく、症例致死率(CFR)は10人に1人と報告されています。どちらの推定値も、アフリカの環境において、一般的に若い人々の間での感染に基づいています。
天然痘のワクチン接種は、過去にサル痘に対して交差免疫効果があることが知られています。しかし、天然痘ワクチン接種による免疫は、天然痘根絶後の1980年に世界中の天然痘ワクチン接種制度が終了したため、国によって異なりますが、42歳から50歳以上の人にしか存在しません。根絶計画のオリジナル(第一世代)天然痘ワクチンは、現在では一般に入手することはできません。また、ワクチンを接種された方の免疫力は、時間の経過とともに低下している可能性があります。
天然痘ワクチンとサル痘ワクチンは、入手可能な場合、限られた国々で、濃厚接触者への対策のために配備されています。天然痘ワクチンはサル痘に対する予防効果があることが示されていますが、サル痘の予防に承認されているワクチンは1つしかありません。このワクチンは、ワクシニアウイルス(一般にMVA-BNと呼ばれています)の株をベースにしています。このワクチンは、カナダと米国でサル痘の予防のために承認されています。また、欧州連合(EU)では、天然痘の予防として例外的に承認されています。オルソポックスウイルスを治療する抗ウイルス薬であるtecovirimatは、欧州医薬品庁、米国食品医薬品局(FDA)、カナダ保健省によって承認されています。WHOは、天然痘ワクチンとサル痘ワクチンの最新データを検討し、どのように、どのような状況で使用すべきかのガイダンスを提供するために専門家を招集しました。
現在、新たに感染が発生した国々での感染は、主に最近の性的接触に関連しています。今後、他の集団への感染拡大も含め、感染経路が特定されないまま、さらなる感染者が発生する可能性が高いです。WHOのいくつかの地域でサル痘の症例を報告している国の数を考えると、他の国でも症例が確認され、ウイルスがさらに拡大する可能性が高いです。ヒトからヒトへの感染は、性行為中を含む感染性病変または粘膜皮膚炎との密接または直接的な物理的接触(対面、皮膚から皮膚、口から口、口から皮膚への感染)、呼吸器飛沫(およびおそらく短距離エアロゾル)、または汚染物質(例えば、シーツ、寝具および衣類)との接触によって起こります。
現在、人の健康や一般市民に対するリスクは低いままですが、このウイルスがヒトの病原体として広く定着することがあれば、公衆衛生上のリスクはより大きくなるでしょう。また、医療従事者が感染を防ぐために適切な個人防護具(PPE)を着用していない場合、医療従事者へのリスクもあります。今回の集団発生では報告されていませんが、医療関連感染のリスクは過去に記録されています。小児や免疫不全者(HIVの管理が不十分な人を含む)では、重症化や死亡のリスクが高いと認識されているため、脆弱な集団に広く蔓延すると、健康への影響が増大する可能性があります。妊婦のサル痘感染については十分に理解されていませんが、限られたデータではあるものの、それによると、感染が胎児や新生児に有害な結果をもたらす可能性が示唆されています。
現在までに、新たに感染した国で確認された症例で、検体がPCR法で確認されたものはすべて、西アフリカ系統群のものに感染していることが確認されています。サル痘には、西アフリカ(WA)とコンゴ盆地(CB)地域で確認されたものとの2つの系統群があることが知られています。西アフリカ系統群のサル痘は死亡率が100人に1人以下であるのに対し、コンゴ盆地のサル痘は重症化しやすく、症例致死率(CFR)は10人に1人と報告されています。どちらの推定値も、アフリカの環境において、一般的に若い人々の間での感染に基づいています。
天然痘のワクチン接種は、過去にサル痘に対して交差免疫効果があることが知られています。しかし、天然痘ワクチン接種による免疫は、天然痘根絶後の1980年に世界中の天然痘ワクチン接種制度が終了したため、国によって異なりますが、42歳から50歳以上の人にしか存在しません。根絶計画のオリジナル(第一世代)天然痘ワクチンは、現在では一般に入手することはできません。また、ワクチンを接種された方の免疫力は、時間の経過とともに低下している可能性があります。
天然痘ワクチンとサル痘ワクチンは、入手可能な場合、限られた国々で、濃厚接触者への対策のために配備されています。天然痘ワクチンはサル痘に対する予防効果があることが示されていますが、サル痘の予防に承認されているワクチンは1つしかありません。このワクチンは、ワクシニアウイルス(一般にMVA-BNと呼ばれています)の株をベースにしています。このワクチンは、カナダと米国でサル痘の予防のために承認されています。また、欧州連合(EU)では、天然痘の予防として例外的に承認されています。オルソポックスウイルスを治療する抗ウイルス薬であるtecovirimatは、欧州医薬品庁、米国食品医薬品局(FDA)、カナダ保健省によって承認されています。WHOは、天然痘ワクチンとサル痘ワクチンの最新データを検討し、どのように、どのような状況で使用すべきかのガイダンスを提供するために専門家を招集しました。
WHOからのアドバイス
今後、WHOが提供する、複数国で発生したサル痘感染症への対応に必要な助言は、WHOの技術的作業に基づくものであり、以下の既存のWHO諮問機関との頻繁な協議によって得られたものです。感染症に関する戦略的・技術的諮問グループ(STAG-IH)、臨時の予防接種に関する専門家の戦略的諮問グループ(SAGE)天然痘ワクチンとサル痘ワクチンに関するワーキンググループ、緊急社会科学技術ワーキンググループ、天然痘ウイルス研究に関する諮問委員会、WHO研究開発(R&D)、ブループリント協議:サル痘研究、新規病原体の起源に関する科学諮問グループ(SAGO)、および臨時の専門家の会合結果などです。
発熱、リンパ節腫脹、背部痛、筋肉痛を伴い、斑点、丘疹、水疱、膿疱、かさぶたと段階的に進行する発疹が同じ段階あるいは全身の患部に見られる患者に関する兆候に、すべての国が注意を払う必要があります。今回の流行では、多くの人が、局所の痛みを伴うリンパ節の腫脹を伴う性器周辺および肛門周辺に分布する、異なる段階(サル痘としては非典型的)の発疹を呈しています。症例によっては、性感染症を含む二次的な細菌感染症を併発することがあります。これらの患者は、プライマリーおよびセカンダリーケア、発熱外来、性感染症専門医療機関、感染症科、産婦人科、救急部、皮膚科クリニックなど、地域社会やさまざまな医療環境に現れる可能性がありますが、これらに限定されません。
潜在的な感染者である地域社会、医療従事者、検査機関職員の意識を高めることは、さらなる感染者の発見と予防、および現在のアウトブレイクを効果的に管理するために不可欠です。
疑い例の定義に合致する個人には、検査を実施するべきです。検査を行うかどうかは、感染の可能性の評価と関連した、臨床的および疫学的な要因の両方に基づいて決定されるべきです。皮疹を引き起こす疾患は多岐にわたり、今回の流行では臨床症状が非典型的であることが多いため、臨床症状のみに基づいてサル痘を鑑別することは困難な場合があります。
サル痘が疑われる、あるいは確定した患者の治療には、地域の環境に適応したスクリーニング・プロトコルによる早期認識、迅速な隔離と適切な感染・予防・管理(IPC)措置(標準予防策と感染予防策)の迅速な実施、患者の身体検査、確定診断のための検査、軽度あるいは合併症のないサル痘患者の症状管理、皮膚病変の進行や皮膚病変の二次感染、稀には重症脱水、重症肺炎あるいは敗血症などの合併症や命にかかわる状態の監視と治療が必要です。
病変が痂皮化し、かさぶたが落ち、その下に新しい皮膚の層が形成されるまで、予防措置(隔離)をとる必要があります。
特に、社会的・性的ネットワークにおいては、身体的・性的接触が濃厚、頻繁、または長期に及ぶ可能性があり、それが複数のパートナーに及ぶ場合は特に、今後、大小の集まりの中で最も情報を必要とする人々に情報を届ける必要があります。サル痘に感染した可能性のある個人や地域社会が不必要に偏見を受けることがないよう、あらゆる努力を払う必要があります。
WHOは状況を注意深く監視し、加盟国やパートナーと協力して国際的な調整を支援しています。
WHOの関連文書については、上記の「公衆衛生上の取り組み」の項をご覧ください。これらの文書の主な最新情報や作成中のガイダンスのハイライトは、参照しやすいように原文の末尾にも記載されています。
サーベイランスと届出(レポート)
最小限のデータセット(症例報告書としてフォーマットされたもの)の最新版と、WHOサル痘のデータセット症例報告書(CRF)がオンラインで公開されています。 WHO Monkeypox minimum dataset case reporting form (CRF)
加盟国独自のケース調査およびコンタクト・トレーシング・フォームは現在最終調整中であり、利用可能になり次第、共有される予定です。
検査と検体管理
詳細は、「サル痘ウイルスの検査:中間ガイダンス (2022年5月23日) 」に記載されています。 Laboratory testing for the monkeypox virus: Interim guidance
リスクコミュニケーションとコミュニティへの参加
サル痘関連のリスクを伝え、予防、発見、ケアについて、リスクのあるコミュニティや被感染コミュニティ、コミュニティリーダー、市民社会組織、性感染症専門医療機関などの医療従事者を巻き込むことは、さらなる二次感染を防ぎ、現在のアウトブレイクを効果的に管理するために不可欠です。病気の感染経路、症状、予防策に関する公衆衛生上のアドバイスを提供し、最もリスクの高い集団に的を絞ってコミュニティに参加することが、蔓延を最小限に抑えるために重要です。コミュニケーションは、意図する対象者にとって直接的で、明確で、魅力的なものでなければなりません。
性的接触に限らず、感染者と直接接触(対面、肌と肌、口と口、口と肌)した人は誰でもサル痘に罹る可能性があります。自己防衛策としては、肛門性器に限局した発疹や皮膚病変がある人との性的接触を避け、性交渉の相手を限定すること、サル痘感染の可能性と一致する症状がある人との濃厚な接触を避けること、水と石鹸またはアルコールベースのジェルで手を清潔に保つこと、呼吸器のエチケットを保つこと、などが挙げられます。
北半球では、夏の祝祭やコンサートなどのイベントシーズンが始まっており、イベントの企画者と協力して、安全なイベントを実施することが重要です。人と人との距離が近く、長時間に渡り、頻繁に交流するような場では、病気の感染リスクが高くなる可能性があります。一方、このようなイベントは、特定の集団に対して公衆衛生メッセージを伝える機会として利用することができます。早期に、頻繁に、そして一貫して、既知の信頼できるコミュニケーションチャネルを通じて、また被感染者となりうる人々が使用する言語や用語でコミュニケーションをとることが重要です。公衆衛生当局とイベント主催者は、イベントの前、最中、後に、ターゲットとなる情報がイベント参加者に確実に届くよう協力する必要があります。感染の影響下にある人々と直接的で信頼できる関係にある地域ベースの組織や市民社会組織と密接に協力することが強く推奨されます。
顔、手、足、目、口、生殖器、肛門周囲に水疱を伴う発疹、発熱、リンパ節の腫れ、頭痛、筋肉痛、疲労などの症状が出た場合は、医療機関に連絡し、サル痘の検査を受けてください。サル痘が疑われる場合、または確定された場合は、自己隔離、検査、合併症評価のための臨床評価を受け、他人とのスキンシップや対面接触を避け、すべての病変が痂皮化し、かさぶたが落ち、新しい皮膚の層ができるまで口腔、肛門、膣性交を含む性交渉は控える必要があります。(サル痘の臨床管理と感染予防・管理Clinical management and infection prevention and control for monkeypoxの項参照)。この間、患者はサル痘の症状を緩和するための支持療法を受けることができます。サル痘の患者を介護する人は、上記のように適切な個人防護策を講じる必要があります。予防原則に基づき、WHOは、サル痘の潜在的な感染を防ぐために、回復後12週間、性行為(口腔・肛門・膣への挿入を含む)の際に一貫してコンドームを使用することを推奨しています。
サル痘の蔓延が長い国の居住者や渡航者は、サル痘ウイルスを保有している可能性のあるげっ歯類、有袋類、非ヒト霊長類(生死を問わず)などの病気の哺乳類との接触を避け、野生鳥獣(ブッシュ肉)を食べたり扱わないようにする必要があります。
WHOは、サル痘Q&A、公共コミュニケーションプラットフォーム、その他の資料を通じて、継続的に内容を更新しています。上記の公衆衛生上の取り組みの項のリンクをご参照ください。
医療現場における感染、予防、管理
適切なIPC対策の実施は、医療および地域社会におけるサル痘の感染を軽減・制御するために不可欠です。これには、医療環境におけるサル痘への曝露リスクを軽減するための階層的制御(管理、環境、工学的制御)の適用やPPEの使用が含まれます。
医療従事者は、標準予防策を常時適用する必要があります。これには、すべての患者とのやりとりに対するリスク評価の実施、呼吸衛生と咳エチケット、患者の配置、PPE、無菌法、安全な注射手技と鋭利な物品の損傷防止、環境の清掃と消毒、洗濯物とリネンの適切な取り扱い、除染と再処理、再利用できる患者ケア物品と機器、廃棄物管理などが含まれます。
WHOは、サル痘の疑い例または確定例に対して、感染予防策を実施するよう助言しています。
臨床管理および治療
サル痘の患者には、発熱に対する解熱剤や痛みに対する鎮痛剤など、軽い症状に対する対症療法を行う必要があります。皮膚病変部は清潔に保ち、十分な栄養と水分補給が重要です。緊急の治療を必要とする合併症の徴候や症状について、患者にカウンセリングを行う必要があります。
まれではありますが、サル痘の患者は生命を脅かす重篤な合併症を発症することがあります。例えば、皮膚病変の癒合は、蜂巣炎、膿瘍、壊死性軟部組織感染症などの細菌性皮膚・軟部組織感染症を引き起こしやすく、細心の局所創傷処置と、場合によっては抗菌薬治療を必要とします。痂皮形成期の皮下貯留液は、血管内圧低下やショック、皮膚の剥離を引き起こし、外科的なデブリードマンや移植を必要とする部位が生じる可能性があります。その他の合併症として、稀ですが、重症肺炎および呼吸困難、視力低下につながる角膜感染、食欲低下、重症脱水、電解質異常およびショックにつながる嘔吐および下痢、後咽頭膿瘍または呼吸困難につながる頸部リンパ節炎、敗血症または敗血症性ショック、稀ですが、脳炎および死亡があります。したがって、治療は、必要に応じて、臨床症状の管理、栄養・水分補給状態の維持、合併症や後遺症の予防に焦点を当てる必要があります。
サル痘患者には,標準化された臨床データおよび患者の転帰データを収集する無作為化臨床試験の下で抗ウイルス薬を使用し,有効性と安全性に関するエビデンスを迅速に構築する必要があります。これが不可能な場合は、MEURI(Monitored Emergency Use of Unregistered and Investigational Interventions)のような拡大アクセスプロトコルの下で抗ウイルス薬を使用することができます。 その他の情報については、WHO研究開発ブループリントを参照してください。
追加情報はこちら:Clinical management and infection prevention and control for monkeypox: Interim rapid response guidance, 10 June 2022
ワクチン
サル痘の世界的な取り組みの目標は、発生を制御し、公衆衛生措置を効果的に用いて、病気の拡散を防ぐことです。ワクチンの適切な使用は、この対応をサポートすることができます。
最近、1種類のワクチンがサル痘のために承認されました。国によっては天然痘ワクチン製品を保有しており、国のガイダンスに従って使用することが検討されるかもしれません。国によっては、国家機関を通じて限られた量のワクチンを入手できる可能性があります。
・サル痘感染拡大の制御は、主にサーベイランス、接触者追跡、患者の隔離とケアなどの公衆衛生対策に依存しています。天然痘ワクチンは、サル痘に対するある程度の予防効果が期待されますが、臨床データは限られています。
・ここで提供される暫定的なワクチン接種の推奨は、ほとんどが適応外使用に関するものです。
・1980年に終了した天然痘撲滅計画(SEP)から、旧式の天然痘ワクチンの戦略的備蓄を維持している国もあります。これらの国家備蓄の第一世代ワクチンは、現在の安全性と製造基準を満たしていないため、現時点ではサル痘予防には推奨されません。
・長年の研究により、天然痘用の新しい安全なワクチン(第2世代、第3世代)が開発され、そのうちのいくつかはサル痘にも有用と考えられ、そのうちのひとつ(MVA-BN)はサル痘予防のために承認されました。
・新しいワクチンの供給は限られており、アクセス戦略が検討されています。
・現在評価されているリスクとベネフィットに基づき、またワクチンの供給に関係なく、現時点ではサル痘予防のための集団接種は必要でもなく、推奨もされません。
・サル痘のヒトからヒトへの感染は、早期の症例発見、診断と治療、隔離、接触者の追跡を含む公衆衛生対策によって抑制することができます。
・天然痘ワクチンやサル痘ワクチンの接種に関するすべての決定は、リスクとベネフィットの評価に基づき、医療従事者と接種希望者の間で、ケースバイケースで臨床的な意思決定を共有することによって行われるべきです。
・曝露後予防(PEP):感染者の接触者に対しては、理想的には最初の曝露から4日以内(症状がない場合は最長14日)に、適切な第2世代または第3世代のワクチンによるPEPを行い、発症を防ぐことが推奨されます。
・曝露のリスクが高い医療従事者、オルソポックスウイルスを扱う検査機関職員、サル痘の診断検査を行う臨床実験室職員、国の公衆衛生当局が指定するアウトブレイク対応チームメンバーには、曝露前予防接種が推奨されます。
・ワクチン接種プログラムは、強力な情報キャンペーン、強固なファーマコビジランス、および臨床データと転帰データの標準化された収集を伴う厳格な臨床試験プロトコルの下でのワクチン有効性試験の実施を伴うべきです。
ワンヘルス
エンデミック地では、様々な野生哺乳類がサル痘ウイルスに感受性があることが確認されています。これには、リス(rope squirrelやtree squirrel)、アフリカオニネズミ、ヤマネ、霊長類などが含まれます。一部の種は無症状で、特に感染源と疑われている種(げっ歯類)は無症状です。また、サルや類人猿などでは、ヒトと同じような皮疹が見られます。 これまでのところ、家畜がサル痘ウイルスに罹患したとの報告はありません。また、サル痘のヒトから動物への感染も報告されていません。しかし、ヒトから動物への感染のリスクは仮説として残されています。そのため、猿痘に感染した人から家庭のペットへの物理的距離を置く、適切な廃棄物管理を行うなどして、感染者から家庭(ペットを含む)や動物園、野生動物保護区、さらにはネズミをはじめとする周辺動物に感染することを防ぐことが必要です。
集会
集会は、人々の間の密接かつ長期的で頻繁な接触を伴う場合、サル痘ウイルスの伝播に適した環境となり、その結果、参加者が病変、体液、呼吸器飛沫、汚染された物質に接触する可能性があります。サル痘患者が検出された地域での集会の延期やキャンセルは、現在のところ既定の措置として必要ありません。このようなイベントに関連するサル痘の感染リスクを低減するために、以下のような予防措置を検討することができます。
・イベントの主催者は、開催地におけるサル痘の疫学、その感染様式と予防、サル痘に適合する徴候や症状を発症した場合に取るべき行動(適切な治療を受けられる場所を含む)を認識しておく必要があります。この情報は、参加予定者及び行事の計画・実施に携わるすべての者と共有されなければなりません。
・集会は、情報発信と地域社会への参加の機会として利用されるべきです。また、行事が行われる社会的背景にも注意を払い、メインの週かいとは別で行われる副次的な集会、無計画な集会、公共または個人の集まりなどでも、リスク行動に焦点を当てる必要があります。
・サル痘の症状や徴候がある人は、他の人との密接な接触を避け、集会への参加も避ける必要があります。また、関係する保健当局の勧告に従わなければなりません。
・サル痘と新型コロナウイルスでは感染経路が異なりますが、距離を置く、手洗いを励行するなどの新型コロナウイルスの対策はサル痘ウイルスの感染にも有効であるとされています。
・今回のサル痘流行では、性行為中のスキンシップ、口と口、口と皮膚の接触による感染が感染源となりうることが頻繁に報告されているため、サル痘の徴候や症状のある人との密接な接触は、性的接触を含めて避けるべきで、安全な性行為を行い、性的パートナーの数を制限し、個人の衛生状態を良くすることによって、全体のリスクを低下させることが可能です。サル痘患者が確認された場合、接触者の追跡を容易にするために、集会参加者の出席者名簿を必要に応じて導入することが必要です。
・イベント会場で発病した参加者の対応を担当するスタッフには、サル痘の徴候や症状を呈する人を識別し、管理する方法についての情報を提供する必要があります。
・サル痘の症例が報告されているイベントホスト国においては、リスクコミュニケーションや地域社会への貢献活動、サル痘の徴候や症状を呈する外国人旅行者を入国地で早期発見するための対策を検討する必要があります。
・参加者は、自分自身や関係者、ひいては地域社会の健康を守るために、自分の判断や行動に個人レベルの責任を持つことを常に念頭に置く必要があります。特に、自然発生的あるいは計画的でない集まりでは、このことが重要となってきます。
新型コロナウイルスの流行期間中はなおさらですが、当局やイベントの主催者は、WHOが推奨するリスクベースのアプローチを意思決定に適用し、検討中の社交イベントの大小に合わせて調整することが推奨されます。今回の流行では、サル痘に関連するリスクを考慮し、検討済みであることが必要です。
海外渡航と入国地点
現時点で入手可能な情報に基づき、WHOは締約国に対し、入国者または出国者のいずれに対しても、海外渡航に関連しての措置をとることは推奨していません。
発疹様疾患を伴う発熱を含む体調不良を感じている人、または管轄の保健当局によりサル痘の疑い例もしくは確定例とされた人は、公衆衛生上のリスクがなくなったと宣言されるまで、海外も含め、いかなる旅行も避ける必要があります。旅行中または帰国後に発疹様疾患を発症した人は、直ちに医療機関に報告し、最近のすべての旅行に関する情報、天然痘の予防接種歴、およびサル痘の監視、症例調査、接触者追跡に関するWHO暫定ガイダンスに従った密接な接触者に関する情報を提供する必要があります。サル痘患者の接触者として特定され、健康監視の対象となっている人は、健康監視期間が終了するまで、海外を含め、いかなる旅行も避ける必要があります。
公衆衛生担当者は、旅行会社や他の場所の公衆衛生担当者と協力して、旅行中に感染者と接触した可能性のある乗客やその他の人に連絡する必要があります。入国地では、サル痘の徴候や症状の確認方法、感染拡大を防ぐために推奨される予防措置、必要な場合に目的地で医療を受ける方法に関する情報など、健康増進とリスクコミュニケーションのための資料を入手できるようにする必要があります。
WHOは、すべての加盟国、あらゆるレベルの保健当局、臨床医、保健・社会セクターのパートナー、学術・研究・商業パートナーが、現地での感染拡大、ひいてはサル痘の複数国での発生を食い止めるために迅速に対応するよう要請しています。サル痘のエンデミック地域や新たに感染が発生した地域において、ウイルスが効率的に人から人へ感染するヒト病原体として定着する前に、迅速な行動を取らなければなりません。
発熱、リンパ節腫脹、背部痛、筋肉痛を伴い、斑点、丘疹、水疱、膿疱、かさぶたと段階的に進行する発疹が同じ段階あるいは全身の患部に見られる患者に関する兆候に、すべての国が注意を払う必要があります。今回の流行では、多くの人が、局所の痛みを伴うリンパ節の腫脹を伴う性器周辺および肛門周辺に分布する、異なる段階(サル痘としては非典型的)の発疹を呈しています。症例によっては、性感染症を含む二次的な細菌感染症を併発することがあります。これらの患者は、プライマリーおよびセカンダリーケア、発熱外来、性感染症専門医療機関、感染症科、産婦人科、救急部、皮膚科クリニックなど、地域社会やさまざまな医療環境に現れる可能性がありますが、これらに限定されません。
潜在的な感染者である地域社会、医療従事者、検査機関職員の意識を高めることは、さらなる感染者の発見と予防、および現在のアウトブレイクを効果的に管理するために不可欠です。
疑い例の定義に合致する個人には、検査を実施するべきです。検査を行うかどうかは、感染の可能性の評価と関連した、臨床的および疫学的な要因の両方に基づいて決定されるべきです。皮疹を引き起こす疾患は多岐にわたり、今回の流行では臨床症状が非典型的であることが多いため、臨床症状のみに基づいてサル痘を鑑別することは困難な場合があります。
サル痘が疑われる、あるいは確定した患者の治療には、地域の環境に適応したスクリーニング・プロトコルによる早期認識、迅速な隔離と適切な感染・予防・管理(IPC)措置(標準予防策と感染予防策)の迅速な実施、患者の身体検査、確定診断のための検査、軽度あるいは合併症のないサル痘患者の症状管理、皮膚病変の進行や皮膚病変の二次感染、稀には重症脱水、重症肺炎あるいは敗血症などの合併症や命にかかわる状態の監視と治療が必要です。
病変が痂皮化し、かさぶたが落ち、その下に新しい皮膚の層が形成されるまで、予防措置(隔離)をとる必要があります。
特に、社会的・性的ネットワークにおいては、身体的・性的接触が濃厚、頻繁、または長期に及ぶ可能性があり、それが複数のパートナーに及ぶ場合は特に、今後、大小の集まりの中で最も情報を必要とする人々に情報を届ける必要があります。サル痘に感染した可能性のある個人や地域社会が不必要に偏見を受けることがないよう、あらゆる努力を払う必要があります。
WHOは状況を注意深く監視し、加盟国やパートナーと協力して国際的な調整を支援しています。
WHOの関連文書については、上記の「公衆衛生上の取り組み」の項をご覧ください。これらの文書の主な最新情報や作成中のガイダンスのハイライトは、参照しやすいように原文の末尾にも記載されています。
サーベイランスと届出(レポート)
最小限のデータセット(症例報告書としてフォーマットされたもの)の最新版と、WHOサル痘のデータセット症例報告書(CRF)がオンラインで公開されています。 WHO Monkeypox minimum dataset case reporting form (CRF)
加盟国独自のケース調査およびコンタクト・トレーシング・フォームは現在最終調整中であり、利用可能になり次第、共有される予定です。
検査と検体管理
詳細は、「サル痘ウイルスの検査:中間ガイダンス (2022年5月23日) 」に記載されています。 Laboratory testing for the monkeypox virus: Interim guidance
リスクコミュニケーションとコミュニティへの参加
サル痘関連のリスクを伝え、予防、発見、ケアについて、リスクのあるコミュニティや被感染コミュニティ、コミュニティリーダー、市民社会組織、性感染症専門医療機関などの医療従事者を巻き込むことは、さらなる二次感染を防ぎ、現在のアウトブレイクを効果的に管理するために不可欠です。病気の感染経路、症状、予防策に関する公衆衛生上のアドバイスを提供し、最もリスクの高い集団に的を絞ってコミュニティに参加することが、蔓延を最小限に抑えるために重要です。コミュニケーションは、意図する対象者にとって直接的で、明確で、魅力的なものでなければなりません。
性的接触に限らず、感染者と直接接触(対面、肌と肌、口と口、口と肌)した人は誰でもサル痘に罹る可能性があります。自己防衛策としては、肛門性器に限局した発疹や皮膚病変がある人との性的接触を避け、性交渉の相手を限定すること、サル痘感染の可能性と一致する症状がある人との濃厚な接触を避けること、水と石鹸またはアルコールベースのジェルで手を清潔に保つこと、呼吸器のエチケットを保つこと、などが挙げられます。
北半球では、夏の祝祭やコンサートなどのイベントシーズンが始まっており、イベントの企画者と協力して、安全なイベントを実施することが重要です。人と人との距離が近く、長時間に渡り、頻繁に交流するような場では、病気の感染リスクが高くなる可能性があります。一方、このようなイベントは、特定の集団に対して公衆衛生メッセージを伝える機会として利用することができます。早期に、頻繁に、そして一貫して、既知の信頼できるコミュニケーションチャネルを通じて、また被感染者となりうる人々が使用する言語や用語でコミュニケーションをとることが重要です。公衆衛生当局とイベント主催者は、イベントの前、最中、後に、ターゲットとなる情報がイベント参加者に確実に届くよう協力する必要があります。感染の影響下にある人々と直接的で信頼できる関係にある地域ベースの組織や市民社会組織と密接に協力することが強く推奨されます。
顔、手、足、目、口、生殖器、肛門周囲に水疱を伴う発疹、発熱、リンパ節の腫れ、頭痛、筋肉痛、疲労などの症状が出た場合は、医療機関に連絡し、サル痘の検査を受けてください。サル痘が疑われる場合、または確定された場合は、自己隔離、検査、合併症評価のための臨床評価を受け、他人とのスキンシップや対面接触を避け、すべての病変が痂皮化し、かさぶたが落ち、新しい皮膚の層ができるまで口腔、肛門、膣性交を含む性交渉は控える必要があります。(サル痘の臨床管理と感染予防・管理Clinical management and infection prevention and control for monkeypoxの項参照)。この間、患者はサル痘の症状を緩和するための支持療法を受けることができます。サル痘の患者を介護する人は、上記のように適切な個人防護策を講じる必要があります。予防原則に基づき、WHOは、サル痘の潜在的な感染を防ぐために、回復後12週間、性行為(口腔・肛門・膣への挿入を含む)の際に一貫してコンドームを使用することを推奨しています。
サル痘の蔓延が長い国の居住者や渡航者は、サル痘ウイルスを保有している可能性のあるげっ歯類、有袋類、非ヒト霊長類(生死を問わず)などの病気の哺乳類との接触を避け、野生鳥獣(ブッシュ肉)を食べたり扱わないようにする必要があります。
WHOは、サル痘Q&A、公共コミュニケーションプラットフォーム、その他の資料を通じて、継続的に内容を更新しています。上記の公衆衛生上の取り組みの項のリンクをご参照ください。
医療現場における感染、予防、管理
適切なIPC対策の実施は、医療および地域社会におけるサル痘の感染を軽減・制御するために不可欠です。これには、医療環境におけるサル痘への曝露リスクを軽減するための階層的制御(管理、環境、工学的制御)の適用やPPEの使用が含まれます。
医療従事者は、標準予防策を常時適用する必要があります。これには、すべての患者とのやりとりに対するリスク評価の実施、呼吸衛生と咳エチケット、患者の配置、PPE、無菌法、安全な注射手技と鋭利な物品の損傷防止、環境の清掃と消毒、洗濯物とリネンの適切な取り扱い、除染と再処理、再利用できる患者ケア物品と機器、廃棄物管理などが含まれます。
WHOは、サル痘の疑い例または確定例に対して、感染予防策を実施するよう助言しています。
臨床管理および治療
サル痘の患者には、発熱に対する解熱剤や痛みに対する鎮痛剤など、軽い症状に対する対症療法を行う必要があります。皮膚病変部は清潔に保ち、十分な栄養と水分補給が重要です。緊急の治療を必要とする合併症の徴候や症状について、患者にカウンセリングを行う必要があります。
まれではありますが、サル痘の患者は生命を脅かす重篤な合併症を発症することがあります。例えば、皮膚病変の癒合は、蜂巣炎、膿瘍、壊死性軟部組織感染症などの細菌性皮膚・軟部組織感染症を引き起こしやすく、細心の局所創傷処置と、場合によっては抗菌薬治療を必要とします。痂皮形成期の皮下貯留液は、血管内圧低下やショック、皮膚の剥離を引き起こし、外科的なデブリードマンや移植を必要とする部位が生じる可能性があります。その他の合併症として、稀ですが、重症肺炎および呼吸困難、視力低下につながる角膜感染、食欲低下、重症脱水、電解質異常およびショックにつながる嘔吐および下痢、後咽頭膿瘍または呼吸困難につながる頸部リンパ節炎、敗血症または敗血症性ショック、稀ですが、脳炎および死亡があります。したがって、治療は、必要に応じて、臨床症状の管理、栄養・水分補給状態の維持、合併症や後遺症の予防に焦点を当てる必要があります。
サル痘患者には,標準化された臨床データおよび患者の転帰データを収集する無作為化臨床試験の下で抗ウイルス薬を使用し,有効性と安全性に関するエビデンスを迅速に構築する必要があります。これが不可能な場合は、MEURI(Monitored Emergency Use of Unregistered and Investigational Interventions)のような拡大アクセスプロトコルの下で抗ウイルス薬を使用することができます。 その他の情報については、WHO研究開発ブループリントを参照してください。
追加情報はこちら:Clinical management and infection prevention and control for monkeypox: Interim rapid response guidance, 10 June 2022
ワクチン
サル痘の世界的な取り組みの目標は、発生を制御し、公衆衛生措置を効果的に用いて、病気の拡散を防ぐことです。ワクチンの適切な使用は、この対応をサポートすることができます。
最近、1種類のワクチンがサル痘のために承認されました。国によっては天然痘ワクチン製品を保有しており、国のガイダンスに従って使用することが検討されるかもしれません。国によっては、国家機関を通じて限られた量のワクチンを入手できる可能性があります。
・サル痘感染拡大の制御は、主にサーベイランス、接触者追跡、患者の隔離とケアなどの公衆衛生対策に依存しています。天然痘ワクチンは、サル痘に対するある程度の予防効果が期待されますが、臨床データは限られています。
・ここで提供される暫定的なワクチン接種の推奨は、ほとんどが適応外使用に関するものです。
・1980年に終了した天然痘撲滅計画(SEP)から、旧式の天然痘ワクチンの戦略的備蓄を維持している国もあります。これらの国家備蓄の第一世代ワクチンは、現在の安全性と製造基準を満たしていないため、現時点ではサル痘予防には推奨されません。
・長年の研究により、天然痘用の新しい安全なワクチン(第2世代、第3世代)が開発され、そのうちのいくつかはサル痘にも有用と考えられ、そのうちのひとつ(MVA-BN)はサル痘予防のために承認されました。
・新しいワクチンの供給は限られており、アクセス戦略が検討されています。
・現在評価されているリスクとベネフィットに基づき、またワクチンの供給に関係なく、現時点ではサル痘予防のための集団接種は必要でもなく、推奨もされません。
・サル痘のヒトからヒトへの感染は、早期の症例発見、診断と治療、隔離、接触者の追跡を含む公衆衛生対策によって抑制することができます。
・天然痘ワクチンやサル痘ワクチンの接種に関するすべての決定は、リスクとベネフィットの評価に基づき、医療従事者と接種希望者の間で、ケースバイケースで臨床的な意思決定を共有することによって行われるべきです。
・曝露後予防(PEP):感染者の接触者に対しては、理想的には最初の曝露から4日以内(症状がない場合は最長14日)に、適切な第2世代または第3世代のワクチンによるPEPを行い、発症を防ぐことが推奨されます。
・曝露のリスクが高い医療従事者、オルソポックスウイルスを扱う検査機関職員、サル痘の診断検査を行う臨床実験室職員、国の公衆衛生当局が指定するアウトブレイク対応チームメンバーには、曝露前予防接種が推奨されます。
・ワクチン接種プログラムは、強力な情報キャンペーン、強固なファーマコビジランス、および臨床データと転帰データの標準化された収集を伴う厳格な臨床試験プロトコルの下でのワクチン有効性試験の実施を伴うべきです。
ワンヘルス
エンデミック地では、様々な野生哺乳類がサル痘ウイルスに感受性があることが確認されています。これには、リス(rope squirrelやtree squirrel)、アフリカオニネズミ、ヤマネ、霊長類などが含まれます。一部の種は無症状で、特に感染源と疑われている種(げっ歯類)は無症状です。また、サルや類人猿などでは、ヒトと同じような皮疹が見られます。 これまでのところ、家畜がサル痘ウイルスに罹患したとの報告はありません。また、サル痘のヒトから動物への感染も報告されていません。しかし、ヒトから動物への感染のリスクは仮説として残されています。そのため、猿痘に感染した人から家庭のペットへの物理的距離を置く、適切な廃棄物管理を行うなどして、感染者から家庭(ペットを含む)や動物園、野生動物保護区、さらにはネズミをはじめとする周辺動物に感染することを防ぐことが必要です。
集会
集会は、人々の間の密接かつ長期的で頻繁な接触を伴う場合、サル痘ウイルスの伝播に適した環境となり、その結果、参加者が病変、体液、呼吸器飛沫、汚染された物質に接触する可能性があります。サル痘患者が検出された地域での集会の延期やキャンセルは、現在のところ既定の措置として必要ありません。このようなイベントに関連するサル痘の感染リスクを低減するために、以下のような予防措置を検討することができます。
・イベントの主催者は、開催地におけるサル痘の疫学、その感染様式と予防、サル痘に適合する徴候や症状を発症した場合に取るべき行動(適切な治療を受けられる場所を含む)を認識しておく必要があります。この情報は、参加予定者及び行事の計画・実施に携わるすべての者と共有されなければなりません。
・集会は、情報発信と地域社会への参加の機会として利用されるべきです。また、行事が行われる社会的背景にも注意を払い、メインの週かいとは別で行われる副次的な集会、無計画な集会、公共または個人の集まりなどでも、リスク行動に焦点を当てる必要があります。
・サル痘の症状や徴候がある人は、他の人との密接な接触を避け、集会への参加も避ける必要があります。また、関係する保健当局の勧告に従わなければなりません。
・サル痘と新型コロナウイルスでは感染経路が異なりますが、距離を置く、手洗いを励行するなどの新型コロナウイルスの対策はサル痘ウイルスの感染にも有効であるとされています。
・今回のサル痘流行では、性行為中のスキンシップ、口と口、口と皮膚の接触による感染が感染源となりうることが頻繁に報告されているため、サル痘の徴候や症状のある人との密接な接触は、性的接触を含めて避けるべきで、安全な性行為を行い、性的パートナーの数を制限し、個人の衛生状態を良くすることによって、全体のリスクを低下させることが可能です。サル痘患者が確認された場合、接触者の追跡を容易にするために、集会参加者の出席者名簿を必要に応じて導入することが必要です。
・イベント会場で発病した参加者の対応を担当するスタッフには、サル痘の徴候や症状を呈する人を識別し、管理する方法についての情報を提供する必要があります。
・サル痘の症例が報告されているイベントホスト国においては、リスクコミュニケーションや地域社会への貢献活動、サル痘の徴候や症状を呈する外国人旅行者を入国地で早期発見するための対策を検討する必要があります。
・参加者は、自分自身や関係者、ひいては地域社会の健康を守るために、自分の判断や行動に個人レベルの責任を持つことを常に念頭に置く必要があります。特に、自然発生的あるいは計画的でない集まりでは、このことが重要となってきます。
新型コロナウイルスの流行期間中はなおさらですが、当局やイベントの主催者は、WHOが推奨するリスクベースのアプローチを意思決定に適用し、検討中の社交イベントの大小に合わせて調整することが推奨されます。今回の流行では、サル痘に関連するリスクを考慮し、検討済みであることが必要です。
海外渡航と入国地点
現時点で入手可能な情報に基づき、WHOは締約国に対し、入国者または出国者のいずれに対しても、海外渡航に関連しての措置をとることは推奨していません。
発疹様疾患を伴う発熱を含む体調不良を感じている人、または管轄の保健当局によりサル痘の疑い例もしくは確定例とされた人は、公衆衛生上のリスクがなくなったと宣言されるまで、海外も含め、いかなる旅行も避ける必要があります。旅行中または帰国後に発疹様疾患を発症した人は、直ちに医療機関に報告し、最近のすべての旅行に関する情報、天然痘の予防接種歴、およびサル痘の監視、症例調査、接触者追跡に関するWHO暫定ガイダンスに従った密接な接触者に関する情報を提供する必要があります。サル痘患者の接触者として特定され、健康監視の対象となっている人は、健康監視期間が終了するまで、海外を含め、いかなる旅行も避ける必要があります。
公衆衛生担当者は、旅行会社や他の場所の公衆衛生担当者と協力して、旅行中に感染者と接触した可能性のある乗客やその他の人に連絡する必要があります。入国地では、サル痘の徴候や症状の確認方法、感染拡大を防ぐために推奨される予防措置、必要な場合に目的地で医療を受ける方法に関する情報など、健康増進とリスクコミュニケーションのための資料を入手できるようにする必要があります。
WHOは、すべての加盟国、あらゆるレベルの保健当局、臨床医、保健・社会セクターのパートナー、学術・研究・商業パートナーが、現地での感染拡大、ひいてはサル痘の複数国での発生を食い止めるために迅速に対応するよう要請しています。サル痘のエンデミック地域や新たに感染が発生した地域において、ウイルスが効率的に人から人へ感染するヒト病原体として定着する前に、迅速な行動を取らなければなりません。
出典
Multi-country monkeypox outbreak: situation update
Disease Outbreak News 10 June 2022
https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON392
Disease Outbreak News 10 June 2022
https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON392


