腸チフス、細菌性赤痢、コレラの3つの感染症によるアウトブレイク疑い-コンゴ共和国
Disease outbreak news 2023年9月21日
発生状況一覧
コンゴ共和国(以下、「コンゴ」という。)の保健人口省(Ministère de la Santé et de la Population: MSP)は、2023年7月17日、腸チフス、細菌性赤痢、コレラの3つの感染症を原因とする腸管感染症のアウトブレイクの疑いがあると発表しました。
2023年6月28日に最初の症例が報告されて以来、2023年8月29日の時点で、52人の死亡者を含む合計2,389人の疑い症例が報告されており、全体の致死率(CFR)は2.2%となっています。
国立公衆衛生研究所(National Public Health Laboratory)による検査分析では、赤痢菌(Shigella)83例、チフス菌(Salmonella Typhi)22例、コレラ菌(Vibrio cholerae)21例が確認されましたが、菌株の毒素原性検査は実施されませんでした。
同国西部に位置するニアリ(Niari)県の県都ドリシー(Dolisie)市が、このアウトブレイクの中心地です。
WHOの支援のもと、保健人口省は多部門連携組織を始動し、サーベイランス、検査室と臨床ケアの能力を強化し、汚染の除去とリスクコミュニケーション活動を実施しています。綿密な疫学調査も保健人口省が主導しています。
WHOは、この3つ同時のアウトブレイクがもたらすリスクを、国レベルでは高く、地域レベルでは中程度、世界レベルでは低いと評価しています。
2023年6月28日に最初の症例が報告されて以来、2023年8月29日の時点で、52人の死亡者を含む合計2,389人の疑い症例が報告されており、全体の致死率(CFR)は2.2%となっています。
国立公衆衛生研究所(National Public Health Laboratory)による検査分析では、赤痢菌(Shigella)83例、チフス菌(Salmonella Typhi)22例、コレラ菌(Vibrio cholerae)21例が確認されましたが、菌株の毒素原性検査は実施されませんでした。
同国西部に位置するニアリ(Niari)県の県都ドリシー(Dolisie)市が、このアウトブレイクの中心地です。
WHOの支援のもと、保健人口省は多部門連携組織を始動し、サーベイランス、検査室と臨床ケアの能力を強化し、汚染の除去とリスクコミュニケーション活動を実施しています。綿密な疫学調査も保健人口省が主導しています。
WHOは、この3つ同時のアウトブレイクがもたらすリスクを、国レベルでは高く、地域レベルでは中程度、世界レベルでは低いと評価しています。
発生の概要
2023年7月14日、コンゴ共和国保健人口省は、発熱(39℃や40℃)、頭痛、腹痛、下痢、嘔吐、倦怠感を主症状とする1,384人の患者を報告しました。
2023年7月17日、保健人口省は腸チフス、細菌性赤痢、コレラの3つの感染症を原因とする腸管感染症のアウトブレイクの疑いがあると正式に発表しました。
アウトブレイクの最初の症例は2023年6月28日に報告されました。それ以降、2023年8月29日の時点で、合計2,389例の疑い例が報告され、うち52例が死亡し、全体の致死率は2.2%です。腸チフスの疑い症例は全症例の50.2%にあたる1,200人を占め、次いで細菌性赤痢が46.9%で1,120人、コレラが2.9%で69人でした。
疑い例のうち3.7%にあたる88人が腸管穿孔のため緊急手術を受けましたが、これは未治療の腸チフスで起こることが知られている合併症です。
ニアリ県の県庁所在地であり、人口11万人以上のドリシー市は、現在このアウトブレイクの中心となっている地域であり、3つの感染症を合わせて全症例の91.2%にあたる2,178人の疑い例と33人の死亡例(致死率 1.5%)が報告されています。
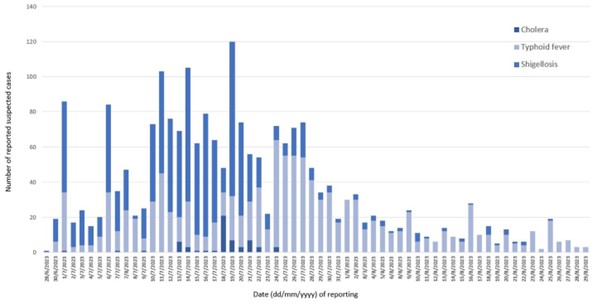
図1. 腸チフス、細菌性赤痢、コレラの疑い例の報告日別分布(ニアリ県ドリシー市、2023年6月28日~8月29日)(n=2,178)。
このアウトブレイクが始まって以来、ドリシー市では7月から8月にかけて600人以上の疑い患者が入院し、医療施設からあふれて(許容数を超えて)いたことが記録されました。9月以降、入院患者数は減少しています。
コンゴの他の5つの県と地域、ブエンザ(Bouenza)県、ブラザビル(Brazzaville)、クイール(Kouilou)県、ポワント・ノワール(Pointe-Noire)、プール(Pool)県でも疑い例が報告されています。
年齢と性別の情報があった2,071例(全症例の86.7%)のうち、51.6%(1,068人)が女性で、最も罹患者の多かった年齢層は11~20歳(674人;32.5%)、次いで0~10歳(506人;24.4%)、21~30歳(403人;19.4%)でした。
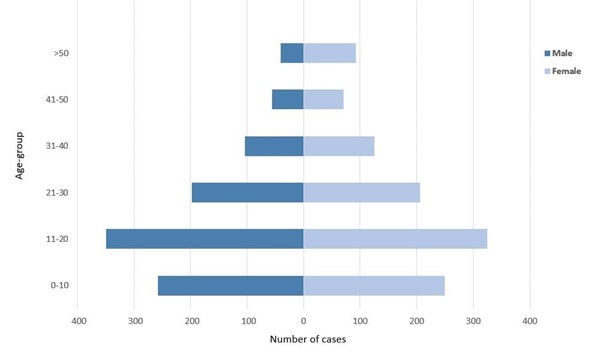
図2. 疑い例2,071例における年齢と性別の分布。
国立公衆衛生研究所(LNSP)の分離結果は以下の通りです(検査された検体数は不明):
・赤痢菌(flexneriおよびdysenteriae)の確定例は83例。最も罹患率の高い年齢層は5~30歳で、検査で確定された赤痢菌症例の64%(53例)を占めていました。
・チフス菌(Salmonella Typhi)の確定例は22例。最も罹患率の高い年齢層は5歳から30歳の患者であり、検査で確定された腸チフス症例の59%(13例)を占めていました。
・コレラ菌(Vibrio cholerae)の確定例は21例で、そのうち11例が赤痢菌との重複感染、1例がチフス菌との重複感染でした。血清型別では、血清型別検査が行われた9検体中8検体で血清型O1稲葉型が検出されました。しかし、同国では長期にわたってコレラの報告がなく(記録された最後のアウトブレイクは2016年)、現在発生している他のコレラのアウトブレイク、すなわち、近隣のコンゴ民主共和国およびカメルーンでのアウトブレイクとの疫学的関連もないことから、WHOおよびコレラ対策のための国際委員会(GTFCC)の基準に従ってコレラの病因を確認するためには、菌株の毒素原性検査が必要です。最も罹患率の高い年齢層は5~30歳で、検査で確定されたコレラ症例の76%(16例)を占めていました。
78検体の便を対象に実施した抗菌薬感受性検査の結果、赤痢菌とチフス菌の分離株のいくつかはカルバペネム系抗菌薬、第3世代セファロスポリン系抗菌薬、キノロン系抗菌薬に耐性および/または感受性の低下が認められましたが、チフス菌の分離株の多くはシプロフロキサシンに感受性があると報告されています(病原体別、薬剤別の抗菌薬感受性検査結果の数は不明)。
2023年7月17日、保健人口省は腸チフス、細菌性赤痢、コレラの3つの感染症を原因とする腸管感染症のアウトブレイクの疑いがあると正式に発表しました。
アウトブレイクの最初の症例は2023年6月28日に報告されました。それ以降、2023年8月29日の時点で、合計2,389例の疑い例が報告され、うち52例が死亡し、全体の致死率は2.2%です。腸チフスの疑い症例は全症例の50.2%にあたる1,200人を占め、次いで細菌性赤痢が46.9%で1,120人、コレラが2.9%で69人でした。
疑い例のうち3.7%にあたる88人が腸管穿孔のため緊急手術を受けましたが、これは未治療の腸チフスで起こることが知られている合併症です。
ニアリ県の県庁所在地であり、人口11万人以上のドリシー市は、現在このアウトブレイクの中心となっている地域であり、3つの感染症を合わせて全症例の91.2%にあたる2,178人の疑い例と33人の死亡例(致死率 1.5%)が報告されています。

図1. 腸チフス、細菌性赤痢、コレラの疑い例の報告日別分布(ニアリ県ドリシー市、2023年6月28日~8月29日)(n=2,178)。
このアウトブレイクが始まって以来、ドリシー市では7月から8月にかけて600人以上の疑い患者が入院し、医療施設からあふれて(許容数を超えて)いたことが記録されました。9月以降、入院患者数は減少しています。
コンゴの他の5つの県と地域、ブエンザ(Bouenza)県、ブラザビル(Brazzaville)、クイール(Kouilou)県、ポワント・ノワール(Pointe-Noire)、プール(Pool)県でも疑い例が報告されています。
年齢と性別の情報があった2,071例(全症例の86.7%)のうち、51.6%(1,068人)が女性で、最も罹患者の多かった年齢層は11~20歳(674人;32.5%)、次いで0~10歳(506人;24.4%)、21~30歳(403人;19.4%)でした。

図2. 疑い例2,071例における年齢と性別の分布。
国立公衆衛生研究所(LNSP)の分離結果は以下の通りです(検査された検体数は不明):
・赤痢菌(flexneriおよびdysenteriae)の確定例は83例。最も罹患率の高い年齢層は5~30歳で、検査で確定された赤痢菌症例の64%(53例)を占めていました。
・チフス菌(Salmonella Typhi)の確定例は22例。最も罹患率の高い年齢層は5歳から30歳の患者であり、検査で確定された腸チフス症例の59%(13例)を占めていました。
・コレラ菌(Vibrio cholerae)の確定例は21例で、そのうち11例が赤痢菌との重複感染、1例がチフス菌との重複感染でした。血清型別では、血清型別検査が行われた9検体中8検体で血清型O1稲葉型が検出されました。しかし、同国では長期にわたってコレラの報告がなく(記録された最後のアウトブレイクは2016年)、現在発生している他のコレラのアウトブレイク、すなわち、近隣のコンゴ民主共和国およびカメルーンでのアウトブレイクとの疫学的関連もないことから、WHOおよびコレラ対策のための国際委員会(GTFCC)の基準に従ってコレラの病因を確認するためには、菌株の毒素原性検査が必要です。最も罹患率の高い年齢層は5~30歳で、検査で確定されたコレラ症例の76%(16例)を占めていました。
78検体の便を対象に実施した抗菌薬感受性検査の結果、赤痢菌とチフス菌の分離株のいくつかはカルバペネム系抗菌薬、第3世代セファロスポリン系抗菌薬、キノロン系抗菌薬に耐性および/または感受性の低下が認められましたが、チフス菌の分離株の多くはシプロフロキサシンに感受性があると報告されています(病原体別、薬剤別の抗菌薬感受性検査結果の数は不明)。
コレラ、細菌性赤痢、腸チフスの疫学
コレラは、汚染された水や食品に含まれるコレラ菌を摂取することで発症する急性の腸管感染症です。主に安全な飲料水へのアクセス不足や不十分な衛生設備が原因とされています。コレラは非常に悪性の疾患で、重度の急性水様性下痢症を引き起こし、高い罹患率と死亡率をもたらします。また、曝露の頻度、曝露された人々、環境に応じて、急速に広がる可能性があります。コレラは子供と大人の両方に感染し、治療されないと死に至ることもあります。
潜伏期間は、汚染された食物または水の摂取後、12時間から5日間です。コレラ菌に感染しても、ほとんどの人は何の症状も現れませんが、感染後1~10日間は糞便中に菌が存在し、再び環境中に排出されて他の人を感染させる可能性があります。症状が出た人のうち、大多数は軽度または中等度の症状ですが、少数は重度の脱水を伴う急性水様性下痢や嘔吐を発症します。コレラは簡単に治療できる病気です。経口補水液(ORS)を速やかに投与することで、ほとんどの人が治療可能です。
数十年にわたるコレラ対策の進展にもかかわらず、2021年以降、複数の国でコレラ患者の急増が記録されています。2023年1月1日から2023年8月15日までに、少なくとも28カ国がコレラ患者を報告しており、2022年の同時期には16カ国でした。WHOアフリカ地域が最も影響を受けている地域で、2023年に入ってから16カ国がコレラ患者を報告しています。コンゴでは、1997年から2016年まで、合計6回のコレラのアウトブレイクが報告されており、最後に発生したのはプラトー(Plateaux)県ムプーヤ(Mpouya)で、3人の死亡者を含む18人の患者が発生し、致死率は16.7%でした。
細菌性赤痢は、4種の原因菌(Shigella sonnei、S. flexneri、S. boydii、S. dysenteriae)の一つにより引き起こされる腸管感染症です。感染者の腸管内に存在し、感染者の糞便や嘔吐物との直接的または間接的な接触(ハエを介するなど)、汚染された食物や水の摂取、ヒトからヒトへの接触などにより、糞口経路で感染します。性行為による感染は、赤痢菌の疫学において重要な要素となっています。ヒトは唯一の保菌者であり、腸炎発症の後、数週間にわたり便中に細菌を排泄します。適切な抗生物質治療により体内の菌を減らすことができます。無症候性保菌者もまた、細菌性赤痢の蔓延に寄与する可能性があります。フルオロキノロン系抗菌薬、セファロスポリン系抗菌薬、およびアジスロマイシン系抗菌薬は、基礎疾患のある重症例の治療や感染の抑制に推奨されます。
腸チフスは、チフス菌(Salmonella Typhi)によって引き起こされる、生命を脅かす感染症です。通常、汚染された食物や水を通して感染します。チフス菌はいったん体内に摂取されると増殖し、血液中に拡散します。症状としては、長引く発熱、倦怠感、頭痛、吐き気、腹痛、便秘または下痢があります。患者によっては発疹が出ることもあります。重症例では腸穿孔などの重篤な合併症を引き起こし、死に至ることもあります。患者には抗生物質による治療が行われますが、抗生物質に対する耐性が増加しているため、治療はより複雑になっています。 WHOは2017年12月以降、2種類の腸チフス結合型ワクチンを事前承認し、腸チフス流行国の小児予防接種プログラムに導入されています。
潜伏期間は、汚染された食物または水の摂取後、12時間から5日間です。コレラ菌に感染しても、ほとんどの人は何の症状も現れませんが、感染後1~10日間は糞便中に菌が存在し、再び環境中に排出されて他の人を感染させる可能性があります。症状が出た人のうち、大多数は軽度または中等度の症状ですが、少数は重度の脱水を伴う急性水様性下痢や嘔吐を発症します。コレラは簡単に治療できる病気です。経口補水液(ORS)を速やかに投与することで、ほとんどの人が治療可能です。
数十年にわたるコレラ対策の進展にもかかわらず、2021年以降、複数の国でコレラ患者の急増が記録されています。2023年1月1日から2023年8月15日までに、少なくとも28カ国がコレラ患者を報告しており、2022年の同時期には16カ国でした。WHOアフリカ地域が最も影響を受けている地域で、2023年に入ってから16カ国がコレラ患者を報告しています。コンゴでは、1997年から2016年まで、合計6回のコレラのアウトブレイクが報告されており、最後に発生したのはプラトー(Plateaux)県ムプーヤ(Mpouya)で、3人の死亡者を含む18人の患者が発生し、致死率は16.7%でした。
細菌性赤痢は、4種の原因菌(Shigella sonnei、S. flexneri、S. boydii、S. dysenteriae)の一つにより引き起こされる腸管感染症です。感染者の腸管内に存在し、感染者の糞便や嘔吐物との直接的または間接的な接触(ハエを介するなど)、汚染された食物や水の摂取、ヒトからヒトへの接触などにより、糞口経路で感染します。性行為による感染は、赤痢菌の疫学において重要な要素となっています。ヒトは唯一の保菌者であり、腸炎発症の後、数週間にわたり便中に細菌を排泄します。適切な抗生物質治療により体内の菌を減らすことができます。無症候性保菌者もまた、細菌性赤痢の蔓延に寄与する可能性があります。フルオロキノロン系抗菌薬、セファロスポリン系抗菌薬、およびアジスロマイシン系抗菌薬は、基礎疾患のある重症例の治療や感染の抑制に推奨されます。
腸チフスは、チフス菌(Salmonella Typhi)によって引き起こされる、生命を脅かす感染症です。通常、汚染された食物や水を通して感染します。チフス菌はいったん体内に摂取されると増殖し、血液中に拡散します。症状としては、長引く発熱、倦怠感、頭痛、吐き気、腹痛、便秘または下痢があります。患者によっては発疹が出ることもあります。重症例では腸穿孔などの重篤な合併症を引き起こし、死に至ることもあります。患者には抗生物質による治療が行われますが、抗生物質に対する耐性が増加しているため、治療はより複雑になっています。 WHOは2017年12月以降、2種類の腸チフス結合型ワクチンを事前承認し、腸チフス流行国の小児予防接種プログラムに導入されています。
公衆衛生上の取り組み
・WHOは保健人口省がこの3つのアウトブレイクについて詳細な疫学調査を実施し、特に腸管穿孔症例と死亡例の疫学的特徴を明らかにすることを支援しています。
・細菌性赤痢、腸チフス、コレラに対する国家的統合対応計画が策定されました。
・保健人口省は、国レベルおよびニアリ県、クイール県、ブエンザ県における多部門調整組織を始動しました。
・WHOは保健人口省を支援し、医療施設やコミュニティにおけるサーベイランスを強化し、疑わしい症例の積極的な探索を進めています。ドリシーには、移動検査室も配備されました。
・水質検査と影響を受けた水源の汚染除去を伴う環境モニタリングが継続中です。
・ドリシーでは、衛生促進活動を含め、リスクコミュニケーションと家庭訪問による地域社会との関わりが強化されています。
・保健人口省は、腸穿孔患者の手術を担当する外科医を増員し、抗生物質への感受性に基づいたケアプランを策定することで、臨床ケア能力を強化しました。
・細菌性赤痢、腸チフス、コレラに対する国家的統合対応計画が策定されました。
・保健人口省は、国レベルおよびニアリ県、クイール県、ブエンザ県における多部門調整組織を始動しました。
・WHOは保健人口省を支援し、医療施設やコミュニティにおけるサーベイランスを強化し、疑わしい症例の積極的な探索を進めています。ドリシーには、移動検査室も配備されました。
・水質検査と影響を受けた水源の汚染除去を伴う環境モニタリングが継続中です。
・ドリシーでは、衛生促進活動を含め、リスクコミュニケーションと家庭訪問による地域社会との関わりが強化されています。
・保健人口省は、腸穿孔患者の手術を担当する外科医を増員し、抗生物質への感受性に基づいたケアプランを策定することで、臨床ケア能力を強化しました。
WHOによるリスク評価
例年の疫学的基準となるデータはありませんが、腸チフスと細菌性赤痢の疑い例と死亡例が2ヵ月以内に多数報告され、医療施設があふれたこと、腸穿孔のため外科手術を受けた患者が多数報告されたことは、異例と考えられます。
コンゴでは、散発的なコレラの発生が報告されていますが、現在の感染発生の中心地であるドリシー市では、これまでコレラの発生は記録されていません。隣国のコンゴ民主共和国とカメルーン共和国ではコレラの流行が続いていますが、疫学的な関連は確認されていません。これまでのところ、この流行に関連して他国への感染拡大は報告されていません。
WHOは国レベルのリスクを高いと評価しています。これは、このアウトブレイクの急速な展開と高い罹患率および死亡率、医療システムへの負担と医療関連感染の高いリスク、ドリシー市では安全な飲料水へのアクセスが限られていること、水と衛生のインフラが貧弱であること、衛生習慣が不十分であること、疑い症例の迅速な発見、確認や管理に限界があることなどに基づいています。また、検査機関での同定や関連する抗菌薬耐性(AMR)に関する情報が限られているため、効果的な公衆衛生対策の立案がさらに難しくなっています。地域レベルおよび世界レベルのリスクは、それぞれ中程度および低いと考えられています。
コンゴでは、散発的なコレラの発生が報告されていますが、現在の感染発生の中心地であるドリシー市では、これまでコレラの発生は記録されていません。隣国のコンゴ民主共和国とカメルーン共和国ではコレラの流行が続いていますが、疫学的な関連は確認されていません。これまでのところ、この流行に関連して他国への感染拡大は報告されていません。
WHOは国レベルのリスクを高いと評価しています。これは、このアウトブレイクの急速な展開と高い罹患率および死亡率、医療システムへの負担と医療関連感染の高いリスク、ドリシー市では安全な飲料水へのアクセスが限られていること、水と衛生のインフラが貧弱であること、衛生習慣が不十分であること、疑い症例の迅速な発見、確認や管理に限界があることなどに基づいています。また、検査機関での同定や関連する抗菌薬耐性(AMR)に関する情報が限られているため、効果的な公衆衛生対策の立案がさらに難しくなっています。地域レベルおよび世界レベルのリスクは、それぞれ中程度および低いと考えられています。
WHOからのアドバイス
このアウトブレイクは、耐性および非耐性の病原体の拡散を防ぐための公衆衛生対策の重要性を浮き彫りにしています。このアウトブレイクには複数のグラム陰性菌が関与しており、広域βラクタマーゼ産生菌(ESBL)やカルバペネマーゼ産生菌が伝播し、治療をさらに複雑にする可能性があることから、それらが存在する可能性に特に注意を払う必要があります。さらに、チフス菌分離株はシプロフロキサシンに感受性があると報告されていますが、ナリジクス酸に対する耐性が報告されていることから、フルオロキノロン系抗菌薬に対する感受性が低下している可能性があります。
チフス菌に耐性菌が出現すれば、確かに治療は複雑になりますが、腸チフスは、衛生状態が悪く、安全な飲料水が不足している場所では、依然としてよく見られる病気です。安全な水と十分な衛生設備へのアクセス、食品を取扱う人の衛生管理、腸チフスワクチン接種が、主要かつ最も重要な推奨事項となります。WHOは、腸チフスの発生が確認された場合、腸チフスのワクチン接種を推奨しており、腸チフス流行地域への旅行者にはワクチン接種を考慮するよう勧告しています。さらにWHOは、腸チフス結合型ワクチン(TCV)が認可されている場合、免疫学的特性が改善されていることから、複数の選択可能な腸チフスワクチンの中から、腸チフス結合型ワクチンを選択するよう推奨しています。腸チフスワクチン接種は、腸チフスを制圧するための他の取り組みと並行して実施するべきです。また、チフス菌の耐性獲得が早いことで、WHOは、菌の耐性を監視し、新しい耐性や可能性のある耐性を検出し、耐性菌の広がりを抑制し、監視データを国内外に迅速に共有するために、抗菌薬耐性のサーベイランスを強化することを推奨しています。
サーベイランスにおいては、血性下痢症例の迅速な発見と報告が、細菌性赤痢流行のモニタリングと制御に不可欠な第一歩です。検査機関におけるサーベイランスは、赤痢菌を分離・同定し、抗菌薬感受性試験を実施するため行う必要があります。当局には、食中毒のサーベイランスと対応に関するWHOのガイダンス文書を参照することが奨励されます。
WHOは、コレラの感染を防ぐために、清潔な水と衛生設備へのアクセスの改善を推奨しています。特にコミュニティ単位でのサーベイランスの強化が推奨されます。死亡率を減少させるために、コレラ治療センターや経口補水ポイントを地域社会に設置し、治療へのアクセスを改善するなど、適切な症例管理を流行地域で実施すべきです。経口コレラワクチン(OCV)は、コレラの発生を抑制するために、またコレラのリスクが高い地域での予防のために、水と衛生環境の改善とともに使用されるべきです。新たな地域にコレラが拡大するリスクを減らすため、各国はコレラの発生を迅速に察知し、対応できるように準備しておく必要があります。
WHOは、医療施設における感染予防と管理、水、衛生管理、廃棄物管理、食品安全の実践を注意深く監視し、特に患者が急増している施設では、問題点が確認された場合には改善することを推奨します。医療施設では、急性胃腸症状を呈するすべての患者、特に失禁の症状のあった患者に対して、患者の隔離を含む接触予防策を実施すべきです。また、異なる腸管感染症患者を同じエリアへ隔離することを避けるよう努力すべきです。医療施設では、腸管感染症以外の疾患で入院している患者が、入院後48時間を超えて腸管感染症の症状を発症する例があった場合には、医療関連感染の可能性を示すものと考え、注意深く監視すべきです。
WHOは、この事象に関する現在の情報に基づき、いかなる渡航や貿易の制限も適用しないよう勧告しています。
チフス菌に耐性菌が出現すれば、確かに治療は複雑になりますが、腸チフスは、衛生状態が悪く、安全な飲料水が不足している場所では、依然としてよく見られる病気です。安全な水と十分な衛生設備へのアクセス、食品を取扱う人の衛生管理、腸チフスワクチン接種が、主要かつ最も重要な推奨事項となります。WHOは、腸チフスの発生が確認された場合、腸チフスのワクチン接種を推奨しており、腸チフス流行地域への旅行者にはワクチン接種を考慮するよう勧告しています。さらにWHOは、腸チフス結合型ワクチン(TCV)が認可されている場合、免疫学的特性が改善されていることから、複数の選択可能な腸チフスワクチンの中から、腸チフス結合型ワクチンを選択するよう推奨しています。腸チフスワクチン接種は、腸チフスを制圧するための他の取り組みと並行して実施するべきです。また、チフス菌の耐性獲得が早いことで、WHOは、菌の耐性を監視し、新しい耐性や可能性のある耐性を検出し、耐性菌の広がりを抑制し、監視データを国内外に迅速に共有するために、抗菌薬耐性のサーベイランスを強化することを推奨しています。
サーベイランスにおいては、血性下痢症例の迅速な発見と報告が、細菌性赤痢流行のモニタリングと制御に不可欠な第一歩です。検査機関におけるサーベイランスは、赤痢菌を分離・同定し、抗菌薬感受性試験を実施するため行う必要があります。当局には、食中毒のサーベイランスと対応に関するWHOのガイダンス文書を参照することが奨励されます。
WHOは、コレラの感染を防ぐために、清潔な水と衛生設備へのアクセスの改善を推奨しています。特にコミュニティ単位でのサーベイランスの強化が推奨されます。死亡率を減少させるために、コレラ治療センターや経口補水ポイントを地域社会に設置し、治療へのアクセスを改善するなど、適切な症例管理を流行地域で実施すべきです。経口コレラワクチン(OCV)は、コレラの発生を抑制するために、またコレラのリスクが高い地域での予防のために、水と衛生環境の改善とともに使用されるべきです。新たな地域にコレラが拡大するリスクを減らすため、各国はコレラの発生を迅速に察知し、対応できるように準備しておく必要があります。
WHOは、医療施設における感染予防と管理、水、衛生管理、廃棄物管理、食品安全の実践を注意深く監視し、特に患者が急増している施設では、問題点が確認された場合には改善することを推奨します。医療施設では、急性胃腸症状を呈するすべての患者、特に失禁の症状のあった患者に対して、患者の隔離を含む接触予防策を実施すべきです。また、異なる腸管感染症患者を同じエリアへ隔離することを避けるよう努力すべきです。医療施設では、腸管感染症以外の疾患で入院している患者が、入院後48時間を超えて腸管感染症の症状を発症する例があった場合には、医療関連感染の可能性を示すものと考え、注意深く監視すべきです。
WHOは、この事象に関する現在の情報に基づき、いかなる渡航や貿易の制限も適用しないよう勧告しています。
出典
Suspected triple outbreak of typhoid fever, shigellosis and cholera - Congo
Disease Outbreak News 21 September 2023
https://www.who.int/emergencies/disease-outbreak-news/item/2023-DON488
Disease Outbreak News 21 September 2023
https://www.who.int/emergencies/disease-outbreak-news/item/2023-DON488


