マールブルグ病-ルワンダ共和国(2024.12.20更新版)
状況概要
2024年12月20日、ルワンダ共和国(以降、ルワンダと表記する)保健省は、最後のマールブルグ病確定例に対して11月7日に実施された2回目のPCR検査が陰性であった後、潜伏期間の2倍の期間(合計42日間)が連続して経過し、新たな確定症例が報告されなかったことから、世界保健機関(WHO)の勧告に従い、2024年9月27日に宣言されていたマールブルグ病アウトブレイクの終息を宣言しました。2024年12月19日現在、66例の確定例が報告され、そのうち15例の死亡例(致命率(CFR ; Case Fatality Ratio)23%)、51例の回復例が報告されています。最後の確定例は2024年10月30日に報告されました。WHOは、現地事務所および開発パートナーを通じて、このアウトブレイクを封じ込めるため、政府に技術的・財政的支援を提供しました。アウトブレイク終息宣言後も、回復した患者の体液(主に精液)や国内の動物宿主にウイルスが残存していることから、マールブルグ病が再流行するリスクは依然として残っています。WHOは、迅速な対応能力を維持することに加え、早期の症例発見と診療能力を強化することを奨励しており、回復患者プログラム、心理社会的支援、継続的なリスクコミュニケーションとコミュニティエンゲージメントの重要性も強調しています。
本件に関する海外へ渡航される皆さまへのメッセージはこちら
本件に関する海外へ渡航される皆さまへのメッセージはこちら
発生の詳細
2024年11月13日に本事例に関する前回のDisease Outbreak Newsが発表されて以来、ルワンダではマールブルグ病の新たな確定例は報告されていません。2024年12月19日現在、15例の死亡例(致命率 23%)を含む66例の確定例と51例の回復例が報告されています。確定例のうち、68%は男性で、46%は30歳から39歳の成人であり、キガリ市の2つの医療施設の医療従事者が、確定例の約78%を占めています。キガリ市で報告された症例のほとんどは、キガリ市の3つの地区(ガサボ、キチュキロ、ニャルゲンゲ)から報告されています。
発生から最初の3週間の疫学週(第39~41週、9月23日~10月13日)に報告された確定例数が最多でした(61例)。その後、急激に減少し、第42週(10月14日~20日)と第44週(10月28日~11月3日)の間に報告された症例数は3例以下でした。最後の確定例は10月30日に報告され、最後の死亡例は2024年10月14日に報告されました。2024年12月6日現在までに、ルワンダ生物医学センターでは7,874件のマールブルグウイルス検査が実施されています。
確認された最後のマールブルグ病症例が、2024年11月7日に2回連続でPCR検査が陰性となったことを受けて、11月8日にアウトブレイクの終息を宣言するために推奨されている42日間のカウントダウンが開始されました。この42日間という期間は、最後に報告された症例への曝露の可能性のある時点から、マールブルグ病の最大潜伏期間の2倍という根拠に基づいています。
最後の確定例は10月30日に報告され、最後の死亡例は2024年10月14日に報告されました。
2024年12月20日、新たな確定例が報告されることなく、潜伏期間の2倍となる期間(合計42日間)が経過したことから、ルワンダ保健省はアウトブレイクの終息を宣言しました。
図1. 2024年12月19日現在のルワンダにおけるマールブルグ病報告週別患者数(n=66)
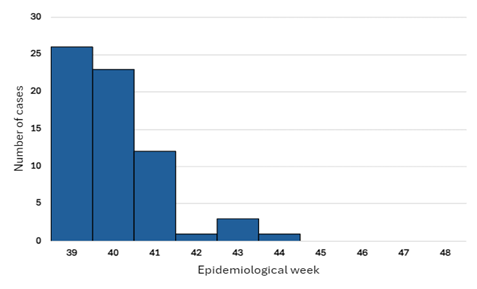
発生から最初の3週間の疫学週(第39~41週、9月23日~10月13日)に報告された確定例数が最多でした(61例)。その後、急激に減少し、第42週(10月14日~20日)と第44週(10月28日~11月3日)の間に報告された症例数は3例以下でした。最後の確定例は10月30日に報告され、最後の死亡例は2024年10月14日に報告されました。2024年12月6日現在までに、ルワンダ生物医学センターでは7,874件のマールブルグウイルス検査が実施されています。
確認された最後のマールブルグ病症例が、2024年11月7日に2回連続でPCR検査が陰性となったことを受けて、11月8日にアウトブレイクの終息を宣言するために推奨されている42日間のカウントダウンが開始されました。この42日間という期間は、最後に報告された症例への曝露の可能性のある時点から、マールブルグ病の最大潜伏期間の2倍という根拠に基づいています。
最後の確定例は10月30日に報告され、最後の死亡例は2024年10月14日に報告されました。
2024年12月20日、新たな確定例が報告されることなく、潜伏期間の2倍となる期間(合計42日間)が経過したことから、ルワンダ保健省はアウトブレイクの終息を宣言しました。
図1. 2024年12月19日現在のルワンダにおけるマールブルグ病報告週別患者数(n=66)

マールブルグ病の疫学
マールブルグ病は出血熱を引き起こす高病原性疾患で、臨床的にはエボラ出血熱と類似しています。マールブルグウイルスとエボラウイルスはともにフィロウイルス科のウイルスです。鉱山や洞窟でよく見かけるルセットコウモリ(フルーツコウモリの一種)がマールブルグウイルスを媒介しており、これらのコウモリと濃厚に接触することで、ヒトはマールブルグウイルスに感染します。また、マールブルグウイルスは、感染者の血液、分泌物、臓器、その他の体液、およびこれらの体液で汚染された表面や材料(寝具、衣服など)との直接接触を介して(傷ついた皮膚や粘膜を通して)、人々の間で広がります。医療従事者がマールブルグ病の疑い例や確定診断された患者の治療中に感染したとの報告があります。遺体に直接触れる埋葬儀式でも、マールブルグウイルスに感染する可能性があります。
潜伏期間は2~21日です。マールブルグ病は突然の高熱、激しい頭痛、激しい倦怠感で発症し、激しい水様性の下痢、腹痛とけいれん、吐き気と嘔吐は3日目から始まります。すべての症例が出血徴候を示すわけではありませんが、重篤な出血徴候は症状発現から5~7日の間に現れることがあり、致死的な症例では通常、何らかの出血症状がみられ、それが複数の部位に及ぶこともしばしばあります。致死的な症例では、発症から8~9日後に死亡することが多く、通常、重度の出血とショックが先行します。現在のところ、マールブルグ病の治療法やワクチンはありません。現在、候補となるいくつかのワクチンや治療薬が研究中です。
これまでに世界で17件のマールブルグ病のアウトブレイクが報告されています。最近では、2023年2月から6月にかけて赤道ギニアとタンザニア連合共和国で発生が報告されました。アフリカ地域で過去にマールブルグ病の発生が報告された国には、アンゴラ共和国、コンゴ民主共和国、ガーナ共和国、ギニア共和国、ケニア共和国、南アフリカ共和国、ウガンダ共和国があります。
潜伏期間は2~21日です。マールブルグ病は突然の高熱、激しい頭痛、激しい倦怠感で発症し、激しい水様性の下痢、腹痛とけいれん、吐き気と嘔吐は3日目から始まります。すべての症例が出血徴候を示すわけではありませんが、重篤な出血徴候は症状発現から5~7日の間に現れることがあり、致死的な症例では通常、何らかの出血症状がみられ、それが複数の部位に及ぶこともしばしばあります。致死的な症例では、発症から8~9日後に死亡することが多く、通常、重度の出血とショックが先行します。現在のところ、マールブルグ病の治療法やワクチンはありません。現在、候補となるいくつかのワクチンや治療薬が研究中です。
これまでに世界で17件のマールブルグ病のアウトブレイクが報告されています。最近では、2023年2月から6月にかけて赤道ギニアとタンザニア連合共和国で発生が報告されました。アフリカ地域で過去にマールブルグ病の発生が報告された国には、アンゴラ共和国、コンゴ民主共和国、ガーナ共和国、ギニア共和国、ケニア共和国、南アフリカ共和国、ウガンダ共和国があります。
公衆衛生上の取り組み
- ルワンダ政府は、WHOや連携組織の支援を受け、対応調整を行いました。
- WHOから緊急対応チームが派遣され、事態管理、疫学、保健活動、症例管理、感染予防・制御、検査室、医療品等物流、治療薬とワクチンの研究、パートナー組織との調整などの機能にわたって、国内での対応を支援しています。
- WHOとパートナーは、保健省を支援し、サーベイランス、感染予防・制御、症例管理、入国地点と国境保健、水・衛生プログラム(WASH; Water, Sanitation, and Hygiene)、リスクコミュニケーション・コミュニティエンゲージメント、その他の対応分野について、国内の地区病院と保健センターに対するトレーナー研修とフォローアップのカスケード研修を実施しました。
- WHOとパートナーである米国疾病予防管理センター(CDC;Center for Disease Control and Prevention)は、マールブルグ病の症例定義の改正において保健省を支援しました。
- WHOは、感染症、集中治療、看護の臨床専門家、医療品等物流、WASHの専門家を派遣し、マールブルグ病治療センターを直接支援しました。
- WHOは、WHOグローバル・クリニカル・プラットフォームからWHO電子症例報告書に基づいて標準化された患者単位のデータを収集し、アウトブレイクに対する症例管理の対応について記述的な報告書を作成するために、国の症例管理方針を支援しています。
- WHOとパートナー(USAID、米国CDC、アフリカCDC)は、ルワンダにおけるマールブルグ病の診断検査を、検査用物資の提供や技術指導を通じて支援しました。
- WHOは、ウイルス性出血熱の共同センター、その他のリファレンス・ラボラトリ―やパートナーと継続的に連携し、診断検査の性能評価を支援し、マールブルグ病の検査に関する技術支援が継続されるようにしました。
- WHOは、国家プログラム設立に向けた技術的ガイダンスやプロトコルを提供し、回復患者支援プログラムの設立に関するルワンダ保健省の取り組みを支援しています。
- WHOとパートナーは、感染予防・制御とサーベイランス活動(死亡率サーベイランスを含む)を含む、主要な国家ガイダンスと標準作業手順書の更新と検証において保健省を支援しました。
- WHOとパートナー(IOM:International Organization for Migration(国際移住機関)やアフリカCDC)は、コンゴ民主共和国、ウガンダ共和国、タンザニア連合共和国、ブルンジ共和国と国境を接する全国11か所の優先入国地点での国家サーベイランス研修プログラムとニーズアセスメントのための訪問を通じて、入国地点での対応能力構築を支援しています。
- WHOは、ルワンダやリスクのある国の公衆衛生当局に対し、科学的根拠に基づくリスクベースの保健対策の実施、入国地点や国境における検出、報告、管理能力の強化、渡航アドバイスに関する技術的助言を行いました。
- WHOは、ルワンダで最近終息したマールブルグ病に限定されるものではありませんが、フィロウイルス感染症発生時の国境保健および入国地点への配慮に関する暫定ガイダンスを発表しました。
- WHOはまた、最近終息したマールブルグ病の流行に関連して、ルワンダへの渡航制限や貿易制限を行わないよう勧告する声明を発表しました。
- WHOは、周辺国の医療施設、入国地点、国境のコミュニティの準備状況を評価し、特にルワンダと国境を接する地域のリスクマッピングを行うため、周辺国での支援を行っています。
- WHOは、WHOは、2024年12月10日、マールブルグ病発生時のリスクコミュニケーションとコミュニティエンゲージメントに関する暫定ガイダンスを発表しました。
WHOによるリスク評価
今回のアウトブレイクでは、66例の確定例が報告されており、これまでに報告されたマールブルグ病アウトブレイクの中で3番目に大規模なもので、確定例の80%近くが医療従事者であったと報告されています。本疾患の医療関連感染(院内感染とも呼ばれる)は、早期に制御されなければさらなる感染拡大につながる可能性があります。WHOの勧告に従い、最大潜伏期間の2倍の期間(42日間)が経過した時点で、マールブルグ病の新たな確定症例や可能性の高い症例は検出されず、アウトブレイクの終息の宣言が行われました。
医療施設での記録調査、疫学データのレビュー、血清学的検査、ゲノム配列の決定、環境検査、動物実験などを含むアウトブレイク調査によると、流行の発生源は動物由来であり、フルーツコウモリが生息する洞窟での曝露に関連していると報告されています[1] 。新たな症例を検出するために、洞窟で働く鉱山労働者に対するサーベイランスが実施されました。
動物宿主との接触による新たな流入に関連して、アウトブレイク終息宣言後もマールブルグ病が再流行する危険性が残っています。また、回復した人の体液(主に精液)中にもウイルスが長期間残存する可能性があり、回復患者支援プログラムへの参加と、プログラムが提供するサポートが重要です。ルワンダでマールブルグ病が発生した時点で入手可能な情報によれば、国、地域、世界レベルでリスクは低いと考えられています。
医療施設での記録調査、疫学データのレビュー、血清学的検査、ゲノム配列の決定、環境検査、動物実験などを含むアウトブレイク調査によると、流行の発生源は動物由来であり、フルーツコウモリが生息する洞窟での曝露に関連していると報告されています[1] 。新たな症例を検出するために、洞窟で働く鉱山労働者に対するサーベイランスが実施されました。
動物宿主との接触による新たな流入に関連して、アウトブレイク終息宣言後もマールブルグ病が再流行する危険性が残っています。また、回復した人の体液(主に精液)中にもウイルスが長期間残存する可能性があり、回復患者支援プログラムへの参加と、プログラムが提供するサポートが重要です。ルワンダでマールブルグ病が発生した時点で入手可能な情報によれば、国、地域、世界レベルでリスクは低いと考えられています。
WHOからのアドバイス
WHOは、アウトブレイク終息後も、迅速な対応能力を維持することに加え、早期発見と患者ケアの能力を強化することを奨励しています。これは、感染症が再流行した場合、保健当局が直ちに陽性者を発見し、感染の再拡大を防ぎ、最終的に人々の命を救うことができるようにするためです。
マールブルグウイルス感染の危険因子と個人ができる予防策について、コミュニティの認識を高めることは、ヒトへの感染を減らす効果的な方法です。WHOは、医療施設やコミュニティでのマールブルグウイルス感染を減らす効果的な方法として、以下のようなリスク低減策を助言しています:
現在のリスク評価に基づき、WHOは、ルワンダへの渡航制限や貿易制限を行わないよう勧告しています。詳細については、ルワンダで発生したマールブルグウイルス感染症に関連した国際交通に関するWHOのアドバイスをご覧ください。
マールブルグウイルス感染の危険因子と個人ができる予防策について、コミュニティの認識を高めることは、ヒトへの感染を減らす効果的な方法です。WHOは、医療施設やコミュニティでのマールブルグウイルス感染を減らす効果的な方法として、以下のようなリスク低減策を助言しています:
- フルーツコウモリのコロニーが生息する鉱山や洞窟に長時間いることによる、コウモリからヒトへの感染リスクを低減しなければなりません。フルーツコウモリのコロニーが生息する鉱山や洞窟で働く人や、観光等で訪問する機会がある人は、手袋やその他の適切な防護服(マスクを含む)を着用すべきです。
- WHOは各国に対し、マールブルグ病から回復した人々とその後の後遺症を支援するための包括的なケアプログラムを実施し、検査を受けられるようにするとともに、適切な対処により感染した体液を介した感染のリスクを低減できるようにすることを奨励しています。
- マールブルグ病患者の早期探知能力は、感染リスクのある環境において長期にわたって維持されるべきです。
- コミュニティでは、感染患者との直接または密接な接触、特に体液を介してヒトからヒトへ感染するリスクを低減するべきです。医療機関以外における、マールブルグ病患者との密接な身体的接触は避けるべきです。マールブルグ病が疑われる、または確認された患者は、早期治療のため、また家庭での感染を避けるため、指定された治療センターに隔離されるべきです。
- コミュニティでマールブルグ病患者が報告された場合、コミュニティリーダーは保健当局と協力し合い、疾病の性質と必要なアウトブレイク封じ込め対策の両方について、住民に十分な情報を提供する必要があります。
- アウトブレイク封じ込め対策としては、死亡者の安全で尊厳を守った埋葬、マールブルグ病感染者と接触した可能性のある人の特定と21日間の健康状態のモニタリング、さらなる感染拡大を防ぐための健康な人と病人の分離、感染が確認された患者へのケアの提供、良好な衛生状態と清潔な環境の維持などが必要です。
- WHOの「エボラ出血熱とマールブルグ病に対する感染予防及び管理ガイドライン」に従い、すべての医療施設で重要な感染予防及び管理対策が実施・強化されるべきです。マールブルグ病の確定例および疑い例を診療する医療従事者は、患者の血液や体液、汚染された表面や物との接触を避けるために、WHOの5つの場面に従った適切な個人防護具の使用と手指衛生を含む標準予防策に加えて、感染経路別予防策を実施すべきです。医療施設で発生する廃棄物は、安全に分別され、安全に収集、運搬、保管、処理され、最終的に処分されなければなりません。安全な廃棄物処理に関する国のガイドラインに従うか、またはWHOの安全な廃棄物管理に関するガイドラインに従わなければなりません。
- 患者ケア活動は、医療における必須環境衛生基準に概説されているように、医療関連感染の予防と制御を容易にする清潔で衛生的な環境で行われるべきです。医療施設では、安全な水、適切な衛生設備、衛生インフラおよびサービスが提供されるべきです。勧告と改善の詳細については、WASH FIT実施パッケージに従ってください。
現在のリスク評価に基づき、WHOは、ルワンダへの渡航制限や貿易制限を行わないよう勧告しています。詳細については、ルワンダで発生したマールブルグウイルス感染症に関連した国際交通に関するWHOのアドバイスをご覧ください。
出典
- Ministry of Health, Government of Rwanda announces the end of the Marburg Virus Disease (マールブルグ病) outbreak. Available at:https://x.com/RwandaHealth/status/1870033698445217833?t=62n0sKsLA3O0gEX6Nk9AHw&s=08
- Rwanda begins countdown to declare Marburg outbreak over.Available at:https://www.afro.who.int/countries/rwanda/news/rwanda-begins-countdown-declare-marburg-outbreak-over?country=Rwanda&name=Rwanda
- Marburg virus information, Rwanda Biomedical Centre.Available at:https://rbc.gov.rw/marburg/
- The Ministry of Health | Rwanda: Press Briefing on Marburg Virus Outbreak in Rwanda 20.10.2024. Available at:https://www.youtube.com/live/6YvzD8lDrdc
- Marburg virus disease outbreak – Rwanda 2024. Available at:https://www.who.int/emergencies/situations/マールブルグ病-rwanda-2024
- Official X account of the Ministry of Health, Government of Rwanda.Available at:https://x.com/RwandaHealth
- Rwanda Ministry of Health Press release on Marburg Virus Diseases, 27 September 2024. Available at:https://x.com/RwandaHealth/status/1839656238105104424
- Rwanda Ministry of Health update as of 8 November 2024.https://x.com/RwandaHealth/status/1854956938447962482/photo/2
- WHO press release on announcement by Rwanda, 28 September 2024.Available at:https://www.afro.who.int/countries/rwanda/news/rwanda-reports-first-ever-marburg-virus-disease-outbreak-26-cases-confirmed
- Marburg virus disease global strategic preparedness and response plan for Rwanda. Available at:https://www.who.int/publications/m/item/marburg-virus-disease-global-strategic-preparedness-and-response-plan-for-rwanda
- WHO appeal: Marburg virus disease outbreak Rwanda 2024. Available at:https://www.who.int/publications/m/item/who-appeal--marburg-virus-disease-outbreak-rwanda-2024
- WHO factsheet – Marburg virus disease.Available at:https://www.who.int/news-room/fact-sheets/detail/marburg-virus-disease
- WHO questions and answers – Marburg virus disease.Available at:https://www.who.int/news-room/questions-and-answers/item/marburg-virus-disease
- Weekly operational update on response to Marburg virus disease in Rwanda. Available at:https://www.afro.who.int/countries/rwanda/publication/weekly-operational-update-response-marburg-virus-disease-rwanda
- WHO advises against any travel and trade restrictions with Rwanda in the context of the ongoing Marburg virus disease (マールブルグ病) outbreak. Available at: https://www.who.int/news-room/articles-detail/who-advises-against-any-travel-and-trade-restrictions-with-rwanda-in-the-context-of-the-ongoing-marburg-virus-disease-(マールブルグ病)-outbreak
- Research and Development forfiloviruses including Marburg.Available at:https://www.who.int/teams/blueprint/ebolavirus
- Considerations for border health and points of entry for filovirus disease outbreaks. Available at:https://www.who.int/publications/m/item/considerations-for-border-health-and-points-of-entry-for-filovirus-disease-outbreaks
- Syndromic entry and exit screening for epidemic-prone diseases of travellers at ground crossings.https://www.who.int/publications/i/item/9789240090309
- Infection prevention and control guidelines for Ebola and Marburg disease, August 2023.https://www.who.int/publications/i/item/WHO-WPE-CRS-HCR-2023.1
- Standard precautions for the prevention and control of infections: aide-memoire.https://www.who.int/publications/i/item/WHO-UHL-IHS-IPC-2022.1
- Transmission-based precautions for the prevention and control of infections: aide-memoire. Available at:https://www.who.int/publications/i/item/WHO-UHL-IHS-IPC-2022.2
- Steps to putting on PPE for Ebola/Marburg coverall. Available at:https://www.who.int/multi-media/details/steps-to-put-on-ppe-for-ebola-marburg-disease-coverall
- Steps to removing PPE for Ebola/Marburg disease coverall. Available at:https://www.who.int/multi-media/details/steps-to-remove-ppe-for-ebola-marburg-disease-coverall
- Steps to putting on PPE for Ebola/Marburg gown and headcover. Available at:https://www.who.int/multi-media/details/steps-to-put-on-ppe-for-ebola-marburg-disease-gown-and-headcover
- Steps to removing PPE for Ebola/Marburg gown and headcover. Available at:https://www.who.int/multi-media/details/steps-to-remove-ppe-for-ebola-marburg-disease-gown-and-headcover
- Essential environmental health standards in healthcare facilities-https://www.who.int/publications/i/item/9789241547239#:~:ental%20health%20standards%20required
- WASH FIT implementation for WASH improvements in healthcare facilities. Available at:https://openwho.org/courses/wash-fit
- WASH FIT Fact Sheets.Available at:https://www.washinhcf.org/wash-fit-fact-sheets/
- World Health Organization (March 2009). Hand hygiene technical reference manual: to be used by health-care workers, trainers and observers of hand hygiene practices. Available at:https://www.who.int/publications/i/item/9789241598606
- Ebola and Marburg diseases screening and treatment center design training. Available at:https://openwho.org/courses/ebola-marburg-screen-treat-facilities
- World Health Organization (2 June 2023). Disease Outbreak News; Marburg virus disease in the United Republic of Tanzania. Available at:https://www.who.int/emergencies/disease-outbreak-news/item/2023-DON471
- Markotter W, Coertse J, DeVries M, et al. Bat-borne viruses in Africa: a critical review.J of Zoology. 2020;311:77-98. doi:10.1111/jzo.12769.https://zslpublications.onlinelibrary.wiley.com/doi/10.1111/jzo.12769(link is external)
- Korine CRousettus aegyptiacus.The IUCN Red List of Threatened Species2016: e.T29730A22043105.https://www.iucnredlist.org/species/29730/22043105
- Cross RW, Longini IM, Becker S, Bok K, Boucher D, Carroll MW, et al. (2022) An introduction to the Marburg virus vaccine consortium, MARVAC. PLoS Pathog 18(10): e1010805.https://doi.org/10.1371/journal.ppat.1010805
- A WHO-Strategic Research Agenda for Filovirus Research and Monitoring (WHO-AFIRM). Available at:https://www.who.int/publications/m/item/a-who-strategic-research-agenda-for-filovirus-research-and-monitoring-----(who-afirm)
- Building research readiness for a future filovirus outbreak, Workshop February 20 - 22, 2024, Uganda. Available at:https://www.who.int/news-room/events/detail/2024/02/20/default-calendar/building-research-readiness-for-a-future-filovirus-outbreak-workshop-february-20-22-2024-uganda
- WHO Technical Advisory Group-candidate vaccine prioritization.Summary of the evaluations and recommendations on the four Marburg vaccines. Available at:https://www.who.int/publications/m/item/who-technical-advisory-group---candidate-vaccine-prioritization.--summary-of-the-evaluations-and-recommendations-on-the-four-marburg-vaccines
- Marburg virus vaccine landscape.Available at:https://www.who.int/publications/m/item/marburg-virus-vaccine-landscape
- Marburg virus therapeutics landscape. Available at:https://www.who.int/publications/m/item/marburg-virus-therapeutics-landscape
- WASH FIT portal. Available at:https://www.washinhcf.org/wash-fit/
- Overview of technologies for the treatment of infectious and sharp waste from health care facilities. Available at:https://www.who.int/publications/i/item/9789241516228
- Safe management of waste from healthcare facilities: Available at:9789241548564_eng.pdf;sequence=1
[1] Yvan Butera, et al. Genomic characterization uncovers transmission dynamics of Marburg Virus in Rwanda following a single zoonotic spillover event. medRxiv 2024.11.01.24316374; doi: https://doi.org/10.1101/2024.11.01.24316374 [Preprint]
Citable reference: World Health Organization (20 December 2024). Disease Outbreak News; Marburg virus disease in Rwanda. Available at: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON548
海外へ渡航される皆様へ
ルワンダの保健省は2024年12月20日にWHOの勧告に従い、2024年9月27日に宣言されていたマールブルグ病アウトブレイクの終息を宣言しました。
今回のアウトブレイクは終息しましたが、マールブルグ病は過去にアフリカの複数の国で報告されており、再流行するリスクが残っています。マールブルグ病を含むウイルス性出血熱が発生中の国があれば最新情報を確認し、発生地域やその近くへ行く予定のある方は十分に注意してください。安全な渡航のため、定期的な情報の確認と十分な感染対策を心がけましょう。
(参考情報:前回レポートの「海外へ渡航される皆様へ」)
マールブルグ病は、マールブルグウイルスによって引き起こされる感染症で、症状や広がり方は、エボラ出血熱とよく似ています。このウイルスは主に、鉱山や洞窟にいるコウモリから人に感染します。また、感染した人の血液や体液、汚染された物(例えば寝具や衣類など)に直接触れることで、感染することがあります。
発病すると、最初は高熱や激しい頭痛、強い疲労感が出ます。その後、下痢や腹痛、嘔吐といった症状が現れ、重症になると体のいろいろな部分から出血することもあります。致命率が高く、重症の方は亡くなることもあります。現在、この病気には特別な治療法やワクチンはありません。
1.コウモリが生息する場所を避ける
洞窟や鉱山など、コウモリがいる場所への立ち入りは控えてください。また、コウモリに触れたり、コウモリ由来の食品を摂取したりしないようにしましょう。
2.体液との接触を避ける
マールブルグ病患者、感染疑いのある者や動物の血液、体液に直接触れないように注意してください。
3.感染対策を徹底する
手洗いをこまめに行い、手指消毒剤を携帯することをお勧めします。滞在中、もし体調不良を感じたら、すぐに現地の医療機関に連絡し、医師の指示に従ってください。
4.渡航中・渡航後の健康管理を徹底する
渡航中・渡航後の体調の変化に注意し、発熱や体調不良があれば、すぐに医療機関を受診し、最近の渡航歴を伝えましょう。また、入国の際に体調に異状がある場合は、検疫官にお知らせください。
今回のアウトブレイクは終息しましたが、マールブルグ病は過去にアフリカの複数の国で報告されており、再流行するリスクが残っています。マールブルグ病を含むウイルス性出血熱が発生中の国があれば最新情報を確認し、発生地域やその近くへ行く予定のある方は十分に注意してください。安全な渡航のため、定期的な情報の確認と十分な感染対策を心がけましょう。
(参考情報:前回レポートの「海外へ渡航される皆様へ」)
マールブルグ病は、マールブルグウイルスによって引き起こされる感染症で、症状や広がり方は、エボラ出血熱とよく似ています。このウイルスは主に、鉱山や洞窟にいるコウモリから人に感染します。また、感染した人の血液や体液、汚染された物(例えば寝具や衣類など)に直接触れることで、感染することがあります。
発病すると、最初は高熱や激しい頭痛、強い疲労感が出ます。その後、下痢や腹痛、嘔吐といった症状が現れ、重症になると体のいろいろな部分から出血することもあります。致命率が高く、重症の方は亡くなることもあります。現在、この病気には特別な治療法やワクチンはありません。
1.コウモリが生息する場所を避ける
洞窟や鉱山など、コウモリがいる場所への立ち入りは控えてください。また、コウモリに触れたり、コウモリ由来の食品を摂取したりしないようにしましょう。
2.体液との接触を避ける
マールブルグ病患者、感染疑いのある者や動物の血液、体液に直接触れないように注意してください。
3.感染対策を徹底する
手洗いをこまめに行い、手指消毒剤を携帯することをお勧めします。滞在中、もし体調不良を感じたら、すぐに現地の医療機関に連絡し、医師の指示に従ってください。
4.渡航中・渡航後の健康管理を徹底する
渡航中・渡航後の体調の変化に注意し、発熱や体調不良があれば、すぐに医療機関を受診し、最近の渡航歴を伝えましょう。また、入国の際に体調に異状がある場合は、検疫官にお知らせください。
備考
厚生労働省委託事業「国際感染症危機管理対応人材育成・派遣事業」にて翻訳・メッセージ原案を作成。
For translations: “This translation was not created by the World Health Organization (WHO). WHO is not responsible for the content or accuracy of this translation. The original English edition “Marburg virus disease - Rwanda. Geneva: World Health Organization; 2025. Licence: CC BY-NC-SA 3.0 IGO” shall be the binding and authentic edition”.
For adaptations: “This is an adaptation of an original work “Marburg virus disease - Rwanda. Geneva: World Health Organization (WHO); 2025. Licence: CC BY-NC-SA 3.0 IGO”. This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition”.
For translations: “This translation was not created by the World Health Organization (WHO). WHO is not responsible for the content or accuracy of this translation. The original English edition “Marburg virus disease - Rwanda. Geneva: World Health Organization; 2025. Licence: CC BY-NC-SA 3.0 IGO” shall be the binding and authentic edition”.
For adaptations: “This is an adaptation of an original work “Marburg virus disease - Rwanda. Geneva: World Health Organization (WHO); 2025. Licence: CC BY-NC-SA 3.0 IGO”. This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition”.


